1. Introduction
La mélioïdose est une maladie infectieuse tropicale présente sur tous les continents entre le 20e parallèle nord et le 20e parallèle sud. Elle est endémique dans ses foyers originels d’Asie du Sud-Est et d’Australie. Les taux d’incidence les plus élevés sont relevés à Khon Kaen, dans le nord-est de la Thaïlande, et à Darwin, dans le nord de l’Australie, où elle est une cause majeure de septicémie communautaire.
Bien qu’elle soit décrite depuis plus d’un siècle, la mélioïdose est considérée comme une maladie émergente en raison de son expansion dans des zones tropicales encore non endémiques comme l’Afrique, l’Amérique centrale, l’Amérique du Sud et les Caraïbes. Selon une estimation récente, l’incidence mondiale de la mélioïdose avoisinerait 165 000 cas par an, dont 89 000 décès, soit un fardeau comparable à celui de la rougeole et supérieur à ceux de la leptospirose et de la dengue [1]. Malgré les cas rapportés chez des expatriés, des voyageurs et dans les corps expéditionnaires militaires en Extrême-Orient, la mélioïdose est longtemps restée une maladie méconnue et négligée jusqu’au début des années 2000, quand une meilleure connaissance de son agent causal l’a fait considérer comme une arme potentielle du bioterrorisme [2].
2. Burkholderia pseudomallei : une bactérie singulière
L’agent de la mélioïdose est une bactérie, isolée et identifiée en 1911 à Rangoon (Birmanie) à partir d’abcès prélevés sur un cadavre d’opiomane par Alfred Whitmore qui lui a donné son premier nom, le bacille de Whitmore. C’est un bacille à Gram négatif, mobile, aérobie, non sporulé, saprophyte de l’environnement hydrotellurique. Il a changé d’appellation plusieurs fois avant de recevoir le nom définitif de Burkholderia pseudomallei en raison de sa grande proximité avec l’agent de la morve, Burkholderia mallei. Les études phylogénétiques ont montré que B. mallei, parasite obligatoire infectant les équidés, était un clone dérivé d’une souche ancestrale de B. pseudomallei ayant perdu les gènes nécessaires pour survivre dans l’environnement. Le génome de B. pseudomallei, constitué de 7,25 mégapaires de base (Mb), est l’un des plus grands connus dans le monde bactérien. Il est composé de deux chromosomes de 4,07 Mb et 3,17 Mb respectivement. Le plus grand chromosome code des protéines essentielles à la croissance et à la survie ainsi que des déterminants de virulence (toxines, protéases, adhésines, pompes d’efflux, capsule polysaccharidique et systèmes de sécrétion spécialisés). Le plus petit chromosome code des fonctions accessoires impliquées dans l’adaptation de la bactérie aux différentes niches environnementales. C’est un génome évolutif dont les régions variables (14 %) contiennent des îlots génomiques provenant de l’acide désoxyribonucléique (ADN) d’autres espèces bactériennes [3].
B. pseudomallei est une bactérie de la rhizosphère qui a besoin de chaleur et d’eau. Elle vit dans les sols humides et argileux et dans les eaux stagnantes, à des températures comprises entre 24 et 32 °C et à un pH compris entre 5,0 et 6,0, conditions idéalement réunies dans les rizières du Sud-Est asiatique. Elle s’adapte facilement à des situations environnementales hostiles telles que les variations de température et de pH, la salinité, le manque de nutriments, la présence de désinfectants ou d’antiseptiques. Capable de survivre jusqu’à 16 ans en eau distillée en utilisant des réserves d’énergie accumulées sous forme de polyhydroxybutyrate [4], elle peut se maintenir dans différentes niches naturelles, s’agréger dans un biofilm protecteur ou parasiter des organismes vivants (amibes libres, plantes, champignons et animaux). Elle est intrinsèquement résistante à de multiples classes d’antibiotiques (pénicillines, céphalosporines de 2e et 3e générations, aminoglycosides, macrolides, rifampicine et polymyxines) et peut présenter des résistances acquises.
3. Mélioïdose : une infection méconnue, mais redoutable
L’infection humaine se fait le plus souvent par inoculation transcutanée, au niveau de plaies ou d’abrasions superficielles en contact avec l’eau ou la terre humide, ou par inhalation d’aérosols contaminés. Elle fait suite à une exposition, soit professionnelle, favorisée par la marche pieds nus chez les riziculteurs, soit accidentelle, par inhalation lors de quasi-noyades, comme chez les victimes du tsunami de 2004. La voie digestive par ingestion d’eau contaminée a été décrite, mais elle est peu fréquente chez l’homme. La mélioïdose est une infection opportuniste, survenant le plus souvent sur terrains prédisposés (âge > 45 ans, diabète, bronchopneumopathie chronique, néphropathie, cancer, alcoolisme…). Le diabète de type 2 est le facteur le plus important ; présent dans près de 50 % des cas, il multiplie par 3 le risque de contracter la mélioïdose [5].
B. pseudomallei possède d’exceptionnelles propriétés de virulence, certaines étant liées à son aptitude à survivre dans l’environnement, déterminées par un véritable arsenal comprenant des éléments de la paroi bactérienne (lipopolysaccharide, polysaccharide capsulaire, pompes d’efflux), des systèmes de sécrétions spécialisés (SST3 et SST6) et divers produits de sécrétion : enzymes, exotoxines, lactones acyl-d’homosérine assurant la communication intercellulaire (quorum sensing). Chez l’Homme, c’est une bactérie intracellulaire facultative qui peut déjouer les défenses immunitaires de l’hôte, induire une infection invasive, aiguë, subaiguë ou chronique, ou rester latente pendant des années. Suivant la porte d’entrée, l’inoculum infectieux et le terrain du patient, la période d’incubation peut durer moins de 24 heures ou dépasser 20 ans. L’expression aiguë de la maladie résulte d’une réaction inflammatoire excessive, consécutive à une défaillance des mécanismes de régulation. Chez la plupart des individus en bonne santé, l’immunité innée s’oppose efficacement à la diffusion de l’infection. Dans certains cas, B. pseudomallei peut contourner ou dévier ces mécanismes, persister chez l’hôte et maintenir une infection chronique, l’immunité adaptative se révélant alors incapable de l’éliminer [6].
La mélioïdose est une infection protéiforme qui peut toucher tous les tissus ou organes et égarer durablement le diagnostic (Figure 1). La forme aiguë, bactériémique dans plus de 50 % des cas et souvent compliquée de choc, se caractérise par sa haute gravité : elle peut se révéler par des abcès viscéraux, le plus souvent pulmonaires (Figure 2). Les taux de létalité s’échelonnent de 7 % dans les formes non bactériémiques à 20 % dans les formes bactériémiques et de 4 % en l’absence de choc septique à 50 % en présence de choc septique [7]. La gravité de l’évolution est fonction de l’âge, des comorbidités, du délai de mise en route du traitement et du choix approprié de l’antibiothérapie de première intention.
Parotidite fistulisée chez un enfant. Cliché du service des maladies infectieuses, Hôpital Mahosot, Vientiane, Laos.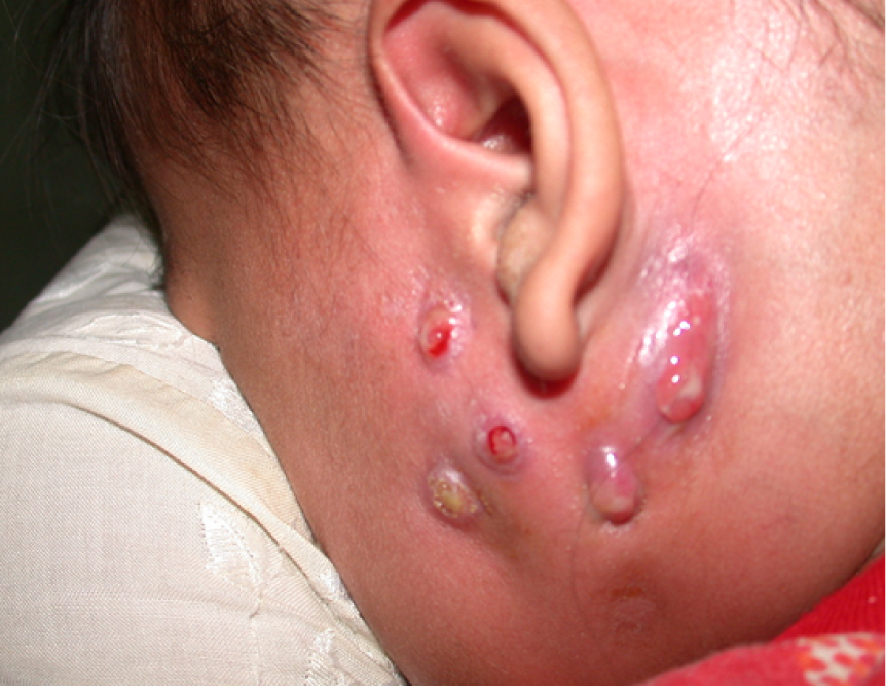
Pneumonie aigüe. Cliché du service des maladies infectieuses, Hôpital Mahosot, Vientiane, Laos.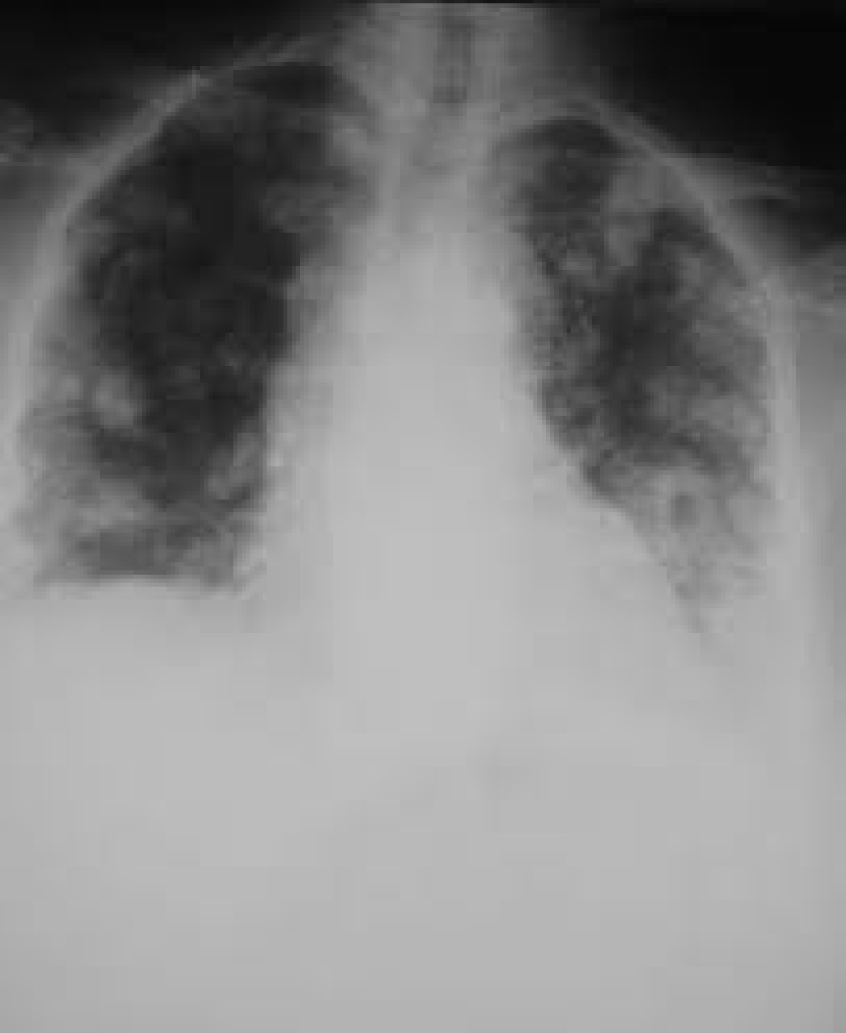
4. Nécessité d’un diagnostic précoce pour une antibiothérapie efficace
Souvent qualifiée de «grande imitatrice», la mélioïdose peut réaliser une grande diversité de tableaux cliniques, aucun n’étant spécifique. Le diagnostic s’égare facilement suivant les organes atteints. La fréquence des manifestations pulmonaires initiales l’oriente vers une pneumonie bactérienne communautaire ou vers la tuberculose, induisant la mise en œuvre de traitements inadaptés.
C’est pourquoi la précocité du diagnostic est l’un des principaux facteurs de pronostic. En l’absence de signes biologiques d’orientation, seule la bactériologie peut fournir un diagnostic de certitude, mais elle nécessite des délais de 3 à 5 jours (Figure 3). L’antibiogramme est indispensable pour réévaluer le traitement de première intention. La sérologie peut être contributive, sauf chez les patients qui vivent en région d’endémie. Il existe des tests rapides d’orientation diagnostique (inhibition de l’hémagglutination, ELISA, immunofluorescence indirecte, agglutination de particules de latex, immunochromatographie, PCR) mais peu sont commercialisés.
Colonies de Burkholderia pseudomallei en culture. Cliché du docteur Vanaporn Wuthiekanun, Mahidol-Oxford Tropical Medicine Research Unit, Bangkok, Thaïlande.
Le traitement antibiotique doit être bactéricide aux niveaux extra- et intracellulaires et prolongé 4 à 6 mois. Il comporte deux phases : une phase d’attaque d’au moins 15 jours par voie intraveineuse pour éviter la mort par sepsis, puis une phase d’éradication de 12 à 20 semaines par voie orale pour prévenir les rechutes.
La ceftazidime reste l’antibiotique de premier choix en traitement d’attaque. Les carbapénèmes (imipénème/cilastatine, méropénème), plus rapidement bactéricides in vitro et ayant un effet post-antibiotique plus prolongé, sont réservés au traitement des formes sévères avec choc septique. L’amoxicilline-acide clavulanique est un antibiotique de seconde ligne, pouvant être préféré chez les enfants, les femmes enceintes et les patients intolérants au traitement de première intention. Le cotrimoxazole est réservé au traitement d’entretien en raison de son faible pouvoir bactéricide mais de sa bonne diffusion tissulaire. L’efficacité de ces rares molécules utilisables pour le traitement de la mélioïdose peut toutefois être compromise par l’émergence de résistances acquises médiées par des gènes chromosomiques, cette situation encore peu fréquente étant favorisée par l’utilisation accrue d’antibiotiques dans les régions endémiques [8].
5. Des mécanismes d’adaptation qui sont aussi des facteurs de virulence
B. pseudomallei n’est pas seulement une curiosité exotique, c’est aussi une énigme pour les bactériologistes : comment une bactérie saprophyte, adaptée à l’environnement hydrotellurique intertropical plusieurs millénaires avant son anthropisation, a-t-elle pu développer des capacités de virulence lui permettant aussi bien de contourner les défenses immunitaires de l’hôte infecté que de résister à l’action des principaux antibiotiques utilisés en thérapeutique ?
Les différents mécanismes permettant aux bactéries de résister aux antibiotiques existent chez B. pseudomallei : l’imperméabilité (aminosides, polymyxine B), l’inactivation enzymatique (β-lactamines), la modification de la cible (β-lactamines, fluoroquinolones) et l’efflux actif (aminosides, fluoroquinolones, macrolides, tétracyclines, cotrimoxazole). Les pompes d’efflux sont des systèmes de transport transmembranaire qui permettant de rejeter hors de la cellule les substrats toxiques pour la bactérie comme les métabolites, les métaux lourds, les polluants, les biocides, ainsi que de nombreux antibiotiques. Au niveau de la rhizosphère, elles servent à rejeter les composés toxiques d’origine végétale, comme les flavonoïdes, qui protègent la plante des attaques microbiennes. Il a également été montré que ces pompes étaient impliquées dans les phénomènes de colonisation, de virulence et de quorum sensing [9]. Chez B. pseudomallei, c’est le principal mécanisme de multirésistance aux antibiotiques ; la bactérie possède 3 types de transporteurs de la famille RND (Resistance-Nodulation-cell-Division) : AmrAB-OprA, BpeAB-OprB et BpeEF-OprC. Au total, ce sont 10 pompes d’efflux, 7 codées par le grand chromosome et 3 par le petit chromosome, qui déterminent des résistances intrinsèques lorsque le niveau basal d’expression est faible, mais aussi des résistances acquises lorsque des mutations dans les gènes régulateurs ou promoteurs induisent leur surexpression [10].
Contrairement à d’autres espèces du genre Burkholderia, soit incapables de survivre dans le milieu extérieur comme B. mallei, soit non pathogènes comme B. thailandensis, B. pseudomallei a accumulé au sein de la rhizosphère différentes propriétés qui lui ont permis d’échapper à la destruction par les composés toxiques végétaux, à la prédation par les protozoaires, les nématodes et les insectes, tout en surmontant la concurrence des autres bactéries telluriques pour les nutriments [11]. C’est ainsi que B. pseudomallei peut inhiber la croissance et la motilité de B. thailandensis, dont il est génétiquement très proche, ces deux espèces saprophytes du sol n’étant presque jamais isolées ensemble [12].
En développant ces capacités pour conquérir une niche écologique, B. pseudomallei a constitué un arsenal de facteurs de virulence redoutable chez les hôtes mammifères et a pu s’équiper, bien avant la découverte des antibiotiques, de plusieurs mécanismes d’antibiorésistance, en particulier les pompes d’efflux, plaçant la mélioïdose parmi les infections communautaires les plus difficiles à traiter.
Conflit d’intérêt
L’auteur n’a aucun conflit d’intérêt à déclarer.



 CC-BY 4.0
CC-BY 4.0