Les progrès de l’espérance de vie, depuis deux siècles, ont été spectaculaires. Dans un premier temps, les gains sur la mortalité ont été concentrés aux âges jeunes et adultes. Il y a deux siècles, l’espérance de vie masculine à la naissance était - en France - de l’ordre de 27 ans, et 21% seulement des hommes d’une génération atteignaient 60 ans. Dans les conditions de 1950, 70% atteignaient le même âge - plus de trois fois plus.
Pourtant, et très paradoxalement, ce n’est pas cette évolution qui a été responsable du vieillissement parallèle de la population française, c’est-à-dire de l’augmentation de la proportion des personnes âgées. C’est la baisse continue de la fécondité qui a transformé la pyramide des âges, le nombre d’enfants par femme étant passé de cinq à deux au cours de la même période.
Mais, depuis quelques décennies seulement, un nouveau mouvement est en cours : les progrès sur la mortalité, devenus négligeables aux âges jeunes, se concentrent sur les âges les plus élevés. Dans cette génération du XVIIIe siècle que j’évoquais, les 21% d’hommes atteignant 60 ans vivaient ensuite encore, en moyenne, 12 ans ; dans les conditions de 1950, cette espérance de vie n’avait progressé que de 3 ans. Aujourd’hui, l’espérance de vie (masculine) à 60 ans dépasse 20 ans, et demain, en 2050, elle dépassera 26 ans ; pour les femmes, les chiffres sont encore plus élevés. Non seulement, donc, un nombre de plus en plus élevé d’hommes et de femmes atteignent ce que l’on appelle le « troisième âge », mais ensuite ils survivent de plus en plus longtemps. Et nul ne sait jusqu’où pourront aller les gains en termes d’espérance de vie.
Nos sociétés entrent donc maintenant dans une ère totalement inconnue, où la plus grande partie d’une génération atteindra 60 ans, au moins la moitié survivra à 80 ans, et où les effectifs de centenaires - voire de « super-centenaires » (l10 ans et plus) - croîtront considérablement. Quand cohabitent, non plus deux ou trois générations, mais quatre ou cinq, c’est toute l’organisation de la société qui est à repenser.
1 Un colloque de chercheurs
Les questions à traiter sont nombreuses. Problème de l’équilibre des systèmes de retraite, bien sûr ; je n’y insiste pas. Problème de l’organisation du travail : pourra-t-on continuer à considérer que des travailleurs de 40 ans sont, fatalement, déjà usés et moins efficaces que ceux de 25–30 ans ? Plus largement, c’est tout le système d’entraide, d’échanges entre générations qui se trouve affecté, posant des problèmes juridiques, économiques, sociaux et psychologiques nouveaux. Et qu’en est-il du vaste domaine de la santé ? Une bonne nouvelle, peut-être : les années de vie gagnées le seraient essentiellement sans incapacités ou handicaps graves, donc en (relativement) bonne santé. Mais on est loin de maîtriser l’organisation de la prise en charge des personnes dépendantes ; toute la question de la répartition de la charge entre les familles (à quelles générations la charge doit-elle incomber ?) et entre la collectivité est en débat. Or certaines maladies gravement handicapantes, qui semblent strictement liées à l’âge biologique, devraient voir leur prévalence augmenter fortement avec l’augmentation du nombre de personnes âgées et très âgées. La médecine après 70 ou 80 ans demande sûrement des adaptations, par rapport à la médecine « courante » : or, très peu de travaux ont été effectués pour tester spécifiquement des traitements ou des dosages médicamenteux adaptés à ce groupe d’âge.
Et surtout, il reste toute la question de la prévention. La recherche sur le génome nous enseigne chaque jour un peu plus l’importance des gènes dans l’origine des maladies et, sans doute, du processus du vieillissement lui-même. Mais elle nous dit en même temps que les origines génétiques sont le plus souvent polygéniques, et surtout que les interactions avec l’environnement et les comportements individuels jouent un rôle majeur. Le vrai défi de la recherche biologique en la matière est là : démêler peu à peu cet écheveau complexe, et pour cela il sera nécessaire d’associer aux biologistes les cliniciens et les chercheurs en sciences sociales.
C’est pour réfléchir à ces questions, en termes d’orientations de recherches, qu’une Rencontre de chercheurs - de toutes disciplines, sciences sociales comme sciences du vivant - s’est tenue fin juin 2001 à Paris, à l’initiative du ministère de la Recherche et du ministère de l’Emploi et de la Solidarité. Un rapport a été remis en juillet. Quelles en étaient les lignes directrices principales ?
1. Il faut, naturellement, développer les recherches sur le vieillissement, mais il faut impliquer toutes les disciplines : le vieillissement n’est pas seulement un problème de santé, individuelle ou publique.
2. Une partie des travaux doit être conduite de façon pluridisciplinaire, c’est-à-dire en associant des cliniciens, des biologistes et des chercheurs en sciences sociales sur des projets communs.
3. Il faut voir le vieillissement non comme la dernière étape du parcours individuel, celle de la « décrépitude », mais comme un processus se déroulant sur l’ensemble de la vie ; la prévention, en particulier, doit sûrement commencer bien avant 80 ou 65 ans.
4. Pour ce qui concerne les sciences sociales, nous avons identifié trois grands axes de recherche.
- 1. (a) L’avancée en âge. Quelles en sont les modalités et les déterminants, à la fois sur le plan biologique et sur le plan social (on n’a pas seulement l’âge de ses artères, mais aussi celui que vous attribue la société, qui vous classe en « seniors » ou en « vieux »...) ?
- 2. (b) Les relations entre générations. Quelles sont-elles ? Que transmet-on d’une génération à l’autre ? Qui aide qui ? Va-t-on vers une « guerre des générations » ?
- 3. (c) Les politiques et les pratiques collectives face au vieillissement : sur quelles représentations sociales de la vieillesse et de l’âge s’appuient-elles ? Comment intègrent-elles les questions de logement, d’accès aux services, de différences de situations à travers le territoire national ?
Voilà une première série de questions. Nous souhaitions vivement qu’elles soient intégrées à la réflexion en cours au ministère de la Recherche, dans la perspective d’un « Institut de la longévité ». Les propos du ministre en fonctions à l’époque du colloque, Roger-Gérard Schwartzenberg, allaient tout à fait dans ce sens.
2 Quelques données démographiques
Je voudrais maintenant évoquer rapidement la façon dont la démographie peut contribuer au débat sur la longévité.
Le profil des risques de mortalité à chaque âge est bien connu. La Fig. 1 présente les données sur la mortalité féminine en France, vers 1977, 1987 et 1997 (il s’agit des risques annuels de décès, à chaque âge). La courbe va jusqu’à 99 ans. Pendant longtemps, on ne se risquait pas au-delà de 90, voire 80 ans, les taux devenant trop instables ensuite, faute d’un nombre suffisant d’observations. On voit qu’après 30 ans les taux augmentent continûment (l’échelle est logarithmique), et qu’ils dépassent un peu 5000 pour 10 000, soit 50%, après 95 ans.

Quotients de mortalité des femmes par âge (nombre de décès pour 10 000 personnes de chaque âge au ler janvier) en France, 1976–1978, 1986–1988, 1996–1998 (d’après 〚1〛).
Beaucoup moins d’hommes que de femmes atteignent ces âges élevés, mais on voit que la courbe des risques de décès paraît ici amorcer un plafonnement vers 50% (Fig. 2).
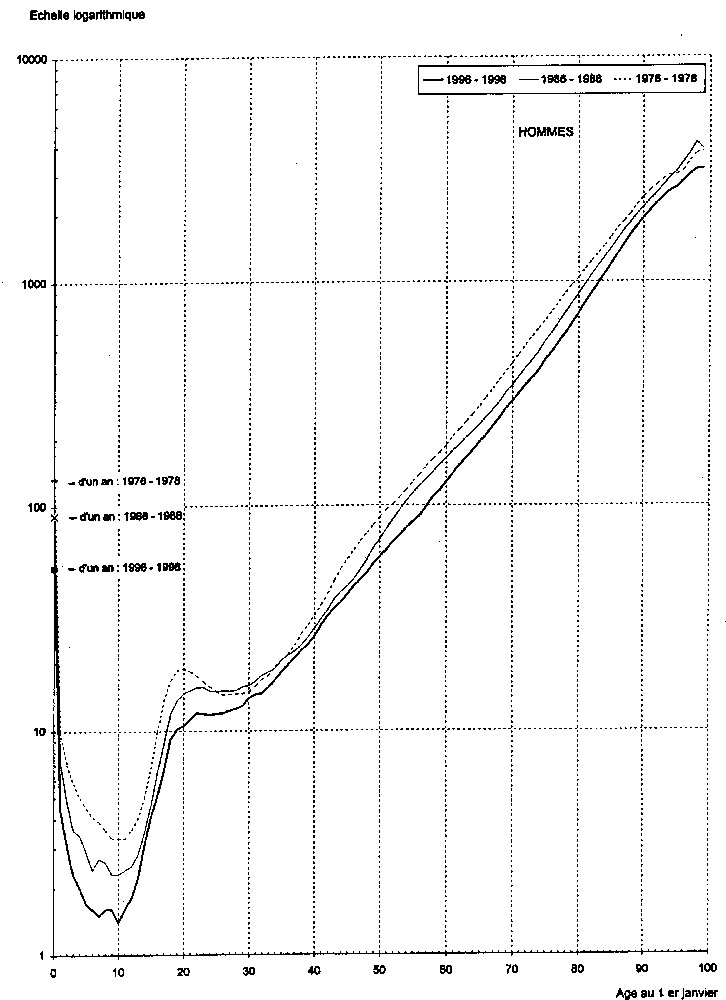
Quotients de mortalité des hommes par âge (nombre de décès pour 10 000 personnes de chaque âge au ler janvier) en France, 1976–1978, 1986–1988, 1996–1998 (d’après 〚1〛).
En s’appuyant sur les données réunies sur un ensemble de pays à faible mortalité, concernant des personnes dont l’âge va jusque vers 105 ans, on a tenté d’ajuster diverses fonctions mathématiques.
L’une des familles de modèles conduit à une limite de durée de vie voisine de 120 ans – le risque annuel atteint alors 100% – (Fig. 3), mais une autre famille montre que les taux pourraient plafonner vers 50–60%, comme le suggérait la Fig. 2. Il n’y a alors, théoriquement, aucune limite à la longévité humaine : seul le petit nombre d’individus survivant aux âges élevés et le fait qu’on ne puisse pas fractionner un individu survivant entraîneront l’extinction de la génération.

Probabilités annuelles de décès (q) entre 80 et 120 ans, estimées au moyen de six modèles, d’après les données de mortalité féminine entre 80 et 98 ans dans 13 pays (période 1980–1990) (d’après 〚4〛).
Une autre façon d’aborder cette question de l’évolution de la mortalité aux grands âges consiste à examiner la courbe des survivants à chaque âge.
La courbe la plus à gauche sur la Fig. 4 représente une fonction de survie qui pourrait être celle des Françaises dans quelques années, avec une espérance de vie à la naissance de 87,5 ans. Les deux autres sont des projections hardies, l’espérance de vie étant supposée atteindre 153 ans (+65 ans), sous deux modalités : on peut envisager, soit un pur décalage de la courbe précédente vers la droite, la limite absolue de la durée de vie passant alors de 110 à 175 ans (c’est une « rectangularisation » de la courbe), soit une déformation de la courbe, les gains sur la mortalité étant plus progressifs en fonction de l’âge (on parle d’« expansion de la mortalité »). La première transformation suppose implicitement qu’on survivra en aussi bonne santé à 150 ans qu’à 85 aujourd’hui, et donc que les années gagnées seront essentiellement vécues en bonne santé ; dans la seconde, le risque de mortalité à 150 ans est bien plus élevé que celui à 80 ans aujourd’hui, et la santé se dégrade plus progressivement : les années vécues en mauvaise santé augmenteront.

Courbes de survie féminine : modèle des Nations-Unies (valeur limite de l’espérance de vie 87,5 ans) et deux variantes d’espérance de vie égale à 153 ans (d’après 〚2〛).
Quel est le scénario le plus probable ? Selon les études disponibles sur l’évolution de l’espérance de vie sans incapacité dans quelques pays (Fig. 5a), il semble que le nombre d’années vécues avec incapacité grave n’augmente pas.
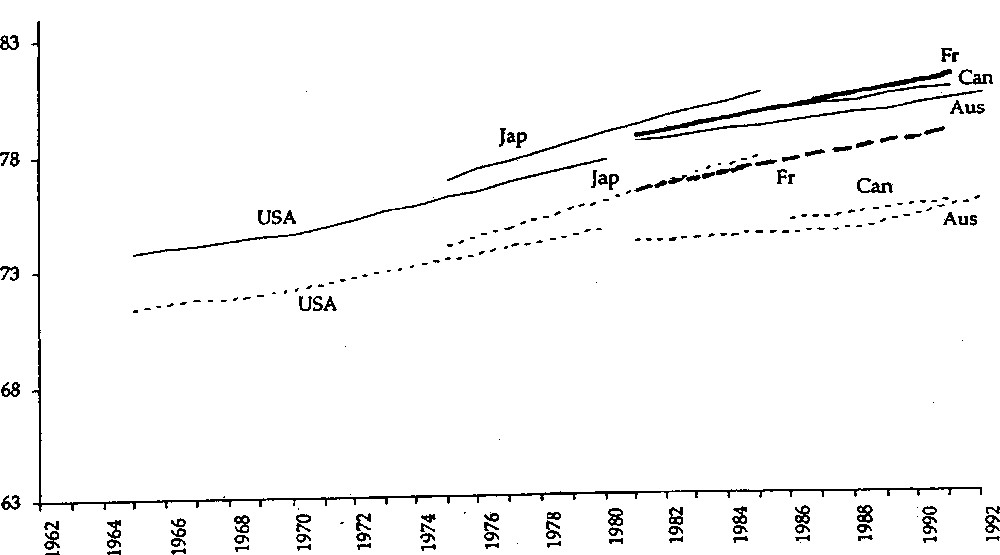
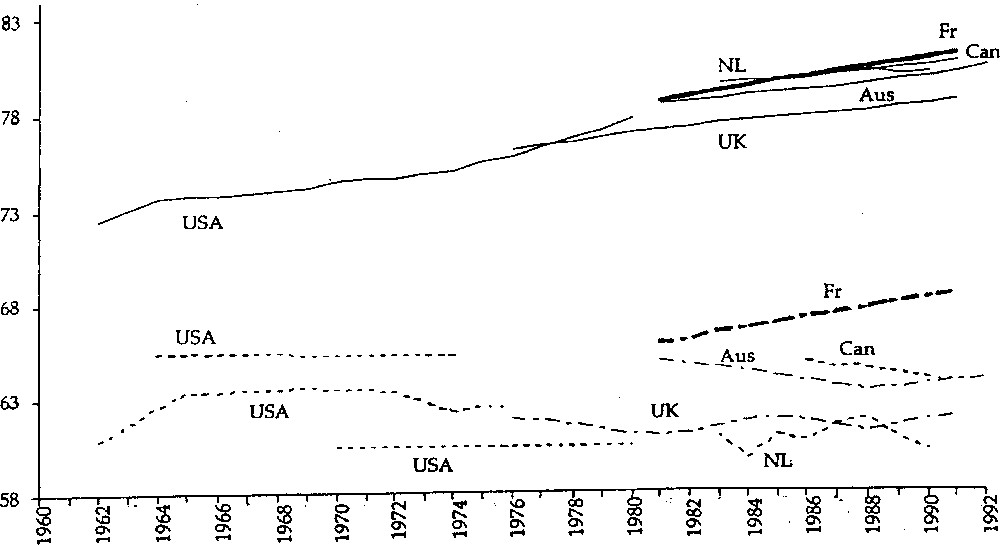
a. Évolution de l’espérance de vie sans incapacités (ou handicaps) sévères : femmes de divers pays, 1965–1991 (d’après 〚3〛). b. Évolution de l’espérance de vie sans incapacités (ou handicaps) : femmes de divers pays, 1962–1991 (d’après 〚3〛).
Pour les incapacités plus légères, le tableau est plus nuancé (Fig. 5b) : il n’y a qu’en France que l’espérance de vie sans incapacités (graves ou légères) augmente au même rythme que l’espérance de vie totale. Ces résultats demandent sans doute à être confirmés.
Ces quelques données montrent que, en ce qui concerne la question de la santé aux âges élevés, et donc pour ses conséquences sur l’organisation de la société, nous entrons dans une ère d’incertitudes. Or, les évolutions possibles auront des conséquences lourdes, ce qui justifie une attention et des recherches nombreuses.



