1 Introduction
Au cours du XXe siècle, l’événement le plus important, celui que retiendront en premier les historiens du futur, a été le prodigieux allongement de la durée de vie ainsi que de la durée de vie sans handicap majeur (Tableau 1). Il en est résulté un changement de la condition humaine 〚1〛. Comme simultanément est survenu un autre phénomène crucial, la baisse de la fécondité, ces deux phénomènes conjugués ont entraîné un vieillissement graduel de la population. Celui-ci pose, en France, un problème médical et social ; il nécessite une stratégie globale et une approche multidisciplinaire, appréhendant dans toute leur complexité les conséquences sanitaires et sociales des modifications de la structure démographique de la population 〚2–4〛.
Indicateurs de santé en France.
| 1900 | 1980 | 2000 | |
| Espérance de vie à la naissance | H 44 | H 70,2 | H 75 |
| F 45 | F 78,4 | F 83 | |
| Espérance de vie sans handicap majeur | 72,6 | 75,1 | |
| Mortalité infantile | 150 ‰ | 15,5 ‰ | 5 ‰ |
Sur le plan sanitaire, nous distinguerons, selon la classification de l’OMS, ses trois aspects : santé physique, mentale et sociale, qui d’ailleurs interagissent fortement les uns sur les autres.
2 La santé physique
Au cours du siècle, chez les femmes, on a évité, ou guéri, la plupart des maladies qui les tuaient entre 20 et 70 ans. La situation, chez les hommes, est moins satisfaisante. Certes, la mortalité en bas âge a disparu et la mortalité prématurée (avant 65 ans) a régressé, mais cette dernière subsiste encore ; elle est pour les deux tiers due à trois causes : le tabac, l’alcool et les accidents 〚5〛.
Par ailleurs, il y a eu pour les deux sexes un véritable allongement de la vie. En 1750 et jusqu’en 1900, peu de gens parvenaient à 65 ans, mais quand ils atteignaient cet âge, leur espérance de vie était presque aussi longue qu’au milieu du XXe siècle. Au cours de la deuxième moitié du siècle, un fait nouveau est apparu : l’espérance de vie à 65 ans s’est notablement allongée ; tout se passe comme si, à 65 ans, l’usure de l’organisme était moindre et comme si le moment où l’on arrive au bout du rouleau, où la mortalité s’accélère, était nettement plus tardif. Ainsi, non seulement, on a guéri, à l’âge adulte, des maladies autrefois mortelles, mais on a retardé, ou ralenti, le processus de sénescence d’au moins une dizaine d’années. Celui-ci, chez les femmes, survenait environ à 70 ans en 1935 ; il est passé ensuite à 80 ans, puis, aujourd’hui, à plus de 85 ans. À cet âge, aujourd’hui, la moitié des femmes ont encore une vie autonome et de bonne qualité. Non seulement la proportion d’hommes atteignant cet âge est deux fois plus faible, mais chez eux, à âge égal, le vieillissement est plus marqué ; néanmoins, un homme de 70 ans aujourd’hui a une santé et une vitalité équivalentes à celle d’un homme de 60 ans il y a un demi-siècle.
On a pu mesurer dans le cas du tabac l’influence de l’absorption quotidienne d’un toxique sur la longévité : 40 000 médecins anglais ont été répartis en quatre groupes, les non-fumeurs, les fumeurs de 1 à 14 cigarettes par jour, de 15 à 24 et de plus de 25 cigarettes par jour. La forme de la courbe de survie en fonction de l’âge est la même dans les quatre groupes, mais le moment où le rythme des décès s’accélère est d’environ 18 ans plus précoce chez ceux qui fument plus de 25 cigarettes par jour que chez les non-fumeurs. À 70 ans, il n’y a que 50% de survivants parmi les médecins fumant plus de 25 cigarettes par jour, contre 80% chez ceux ne fumant pas. À 85 ans, ces proportions sont de 8% contre 33% 〚6〛.
Ces données montrent l’impact de la répétition quotidienne d’agressions toxiques sur l’usure de l’organisme. Elles suggèrent qu’il faut, pour prolonger la vie et améliorer sa qualité, éviter les petites agressions dont la répétition érode les capacités de résistance de l’organisme. Quelles sont-elles ? Partout dans le monde, le tabac, dans les pays en développement, les maladies microbiologiques et parasitaires, dans nos pays, l’alcool, la suralimentation et l’obésité. Il faut, de plus, éviter et soigner les maladies graves susceptibles de contribuer à l’usure de l’organisme. Les antibiotiques, depuis 1950, ont permis de réduire la fréquence et la gravité des maladies infectieuses ; ils sont une des sources de la longévité actuelle.
Les extrapolations font espérer qu’en 2030 l’espérance de vie des femmes qui ont actuellement de 40 à 50 ans pourrait atteindre 88 ans au lieu de 83 ans aujourd’hui 〚7, 8〛. Il faut cependant considérer ces prévisions avec prudence, car le tabagisme féminin s’est beaucoup accru et est aujourd’hui considérable chez celles-ci. Ceci fait craindre non seulement un ralentissement de l’allongement, mais une stagnation, voire une régression de l’espérance de vie. Déjà, d’ailleurs, le rythme d’accroissement de la durée de vie s’est ralenti et la différentielle homme/femme a légèrement diminué 〚9〛. Chez les hommes, on prédit 79 ans à l’horizon 2020–2030, mais, dans ce cas également, la réalité dépendra essentiellement de l’évolution du tabagisme. En 2050, c’est-à-dire pour les Français qui ont, aujourd’hui, de 20 à 30 ans, on peut espérer atteindre 90 ans chez les femmes et 82 ans chez les hommes.
Au XIXe siècle, la longévité maximale était de l’ordre de 95 ans, et il était exceptionnel de dépasser cet âge. Aujourd’hui, on place celle-ci à 110 ans et on estime que nombreux seront, parmi ceux qui naissent aujourd’hui, ceux qui atteindront 100 ans, à condition d’avoir respecté quelques règles d’hygiène. Jeanne Calment a vécu 121 ans et la doyenne actuelle des Français a plus de 115 ans. Le nombre de centenaires augmentera donc pendant le XXIe siècle. En 1935, on en comptait une trentaine en France. En 1952, il y en avait 200 et 3000 en 1988. Il y en a, aujourd’hui, plus de 5000 〚3, 10, 11〛 et on en prévoit, en 2010, plus d’une vingtaine de mille. Avoir 100 ans sera dans 50 ans aussi banal qu’avoir aujourd’hui 85 ou 90 ans.
En 1985, 18% des Français avaient plus de 60 ans. En 1990, ce pourcentage était passé à 19% (Tableau 2). L’augmentation était faible. Mais on prévoit qu’en 2020, il atteindra 28%. Dès 2010, il y aura plus de Français ayant dépassé l’âge de 60 ans qu’il y en aura de moins de 20 ans ; les plus de 75 ans qui étaient 2,3 millions en 1962 et 4 millions en 1990, passeront à 6 millions en 2020 (10% de la population). Aujourd’hui, 4% des Français ont plus de 80 ans ; le nombre de ceux ayant plus de 85 ans passera d’environ 1,4 millions (2,4% de la population) en 1999 à plus de 2 millions en 2020 (3,5% de la population) ; après avoir baissé pendant la période où les classes creuses (nées entre 1915 et 1919) arriveront à leur 85e année, il ré-augmentera brutalement (augmentation de 50% entre 2005 et 2010) (Fig. 1).
Structure de la population par sexe et âge au recensement de 1999.
| Population totale | % | Hommes | Femmes | F/H | |
| 0–79 ans | 56 182 460 | 96,00 | 27 683 641 | 28 498 819 | 1,03 |
| 80–84 ans | 914 684 | 1,56 | 333 659 | 581 025 | 1,74 |
| 85–89 ans | 921 818 | 1,58 | 285 186 | 636 632 | 2,23 |
| 90–94 ans | 390 389 | 0,67 | 96 168 | 294 221 | 3,06 |
| 95–99 ans | 99 744 | 0,17 | 19 289 | 80 455 | 4,17 |
| 100 et + | 11 593 | 0,02 | 1476 | 10 117 | 6,85 |
| 80 et + | 2 338 228 | 4,00 | 735 778 | 1 602 450 | 2,18 |
| Total | 58 520 688 | 100 | 28 419 419 | 30 101 269 | 1,06 |
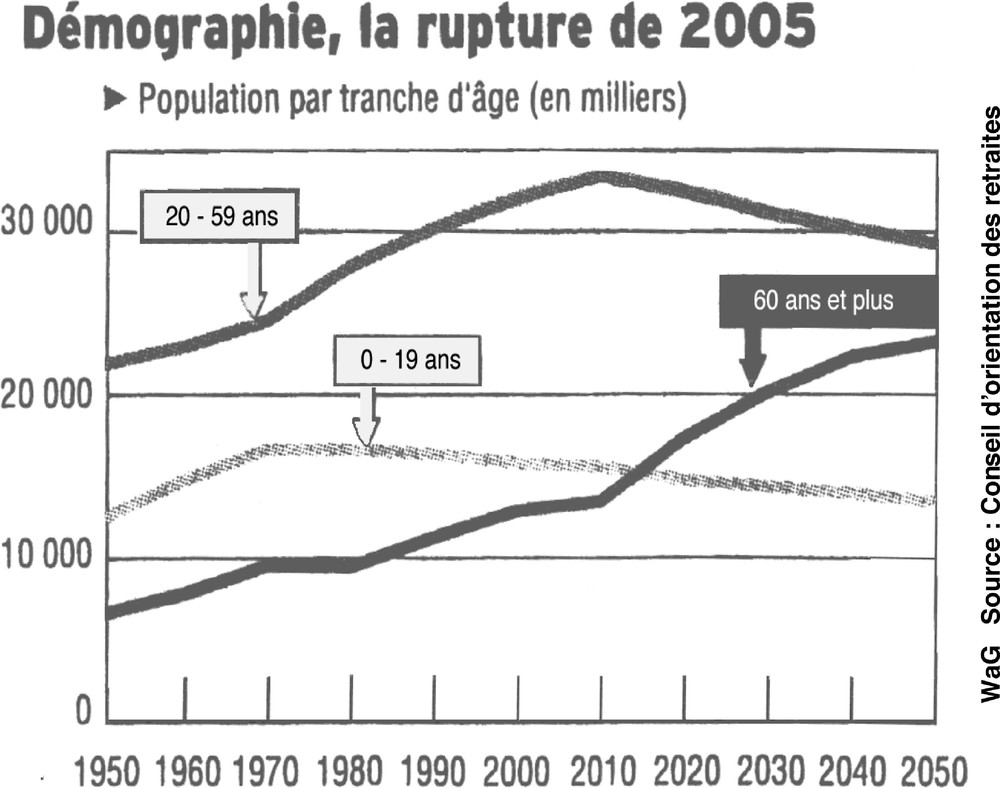
Évolution de la population française (en milliers) pendant un siècle. La proportion de sujets âgés de plus de 60 ans, après avoir augmenté lentement de 1950 à 2005, augmentera plus rapidement ensuite, pour atteindre 30% en 2025 et environ 38% en 2050 (d’après le Conseil d’orientation des retraités).
Or, le taux de morbidité, notamment les démences que nous ne savons ni prévenir, ni guérir, augmente rapidement avec l’âge au-delà de 75 ans, entraînant la montée du nombre de journées d’hospitalisation en fonction de l’âge (Fig. 2). Malgré les progrès de la médecine, on doit donc prévoir un alourdissement du poids sanitaire des personnes âgées sur le système de soins.
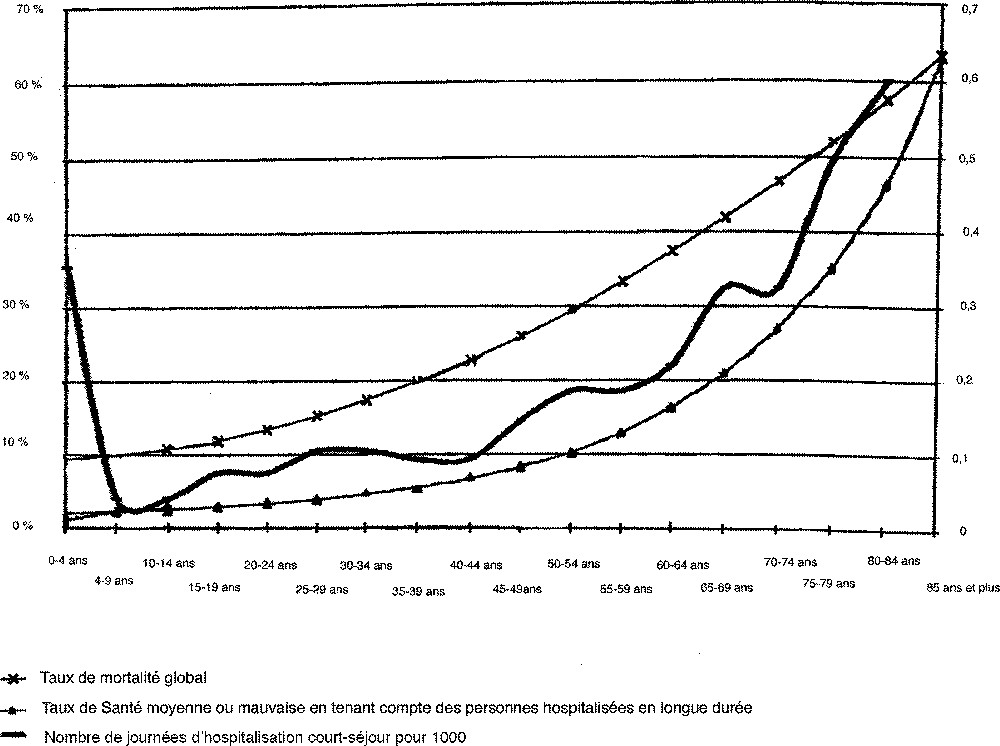
Variation avec l’âge de plusieurs indicateurs de besoin de soins : taux de mortalité, taux de santé, moyenne ou mauvaise, nombre de journées d’hospitalisation (document préparatoire à la Conférence nationale de santé 1999).
Sur le plan médical, l’âge entraîne trois phénomènes majeurs :
- • la sénescence physiologique
- • les déficiences sensorielles
- • l’augmentation rapide de la fréquence de plusieurs maladies avec l’âge
2.1 La sénescence physiologique
La sénescence physiologique est un processus dynamique touchant tous les systèmes à tous les niveaux, de la molécule d’ADN à l’ensemble de l’organisme. Il est le fruit d’une évolution qui est programmée par de nombreux gènes. Chaque espèce animale ou végétale a une certaine durée de vie. Certaines vivent quelques semaines ou mois, d’autres deviennent centenaires, voire millénaires, comme certains arbres, tels les séquoias, arbres géants, qui vivent plusieurs milliers d’années. Un programme génétique détermine cette longévité et il y a un lien entre l’âge à laquelle l’espèce se reproduit et la durée de vie. Cependant, dans toutes les espèces, en particulier chez l’homme, il existe une interaction entre le génome et l’environnement, c’est-à-dire, pour l’essentiel dans nos pays, les habitudes individuelles. De ce fait, le processus de sénescence peut être plus ou moins précoce et rapide, comme l’a démontré clairement l’évolution de l’espérance de vie, passée dans les pays occidentaux de moins de 30 ans à près de 80 ans entre le début du XIXe siècle et celui du XXIe siècle. Il est difficile d’estimer le rôle, dans cette transformation de la condition humaine, de l’amélioration de la nutrition, de l’hygiène, des victoires de la médecine sur les maladies infectieuses puis sur les maladies cardiovasculaires et dans une moindre mesure, sur le cancer. Certes, l’augmentation du confort et du niveau de vie a joué un rôle important, mais il suffit de comparer la longévité des classes sociales les plus favorisées (l’aristocratie) entre la fin du XVIIe siècle et aujourd’hui pour s’apercevoir que la plus grande partie de cet accroissement de la longévité a été lié au progrès des connaissances.
On connaît mal les facteurs génétiques qui, dans les différentes espèces, interviennent pour déterminer la longévité. Il est vraisemblable qu’ils impliquent de nombreux gènes. Certains d’entre eux ont vraisemblablement des liens avec le nombre de divisions que peut accomplir une cellule somatique ou avec l’évolution en fonction de l’âge de la richesse des tissus en cellules souches. Celles-ci sont peu différenciées et se divisent seulement rarement, en particulier lorsqu’il faut faire face à des besoins importants, par exemple au cours d’une cicatrisation, ou dans le système hématopoïétique, pour remplacer les cellules perdues au cours d’une hémorragie. Au cours du vieillissement, les cellules souches hématopoiétiques perdent une partie de leur capacité de régénération quand elles sont injectées à des animaux dont la moelle est aplasique, ce qui est vraisemblablement lié à la diminution de leur potentiel de prolifération ; de plus, leur nombre diminue ; l’appauvrissement des tissus en cellules souches s’observe dans les tissus en constante prolifération, comme par exemple la peau, le tube digestif, la moelle osseuse. Dans les tissus où la prolifération cellulaire est faible, le nombre de l’ensemble des cellules diminue.
Par ailleurs, chez les gens âgés, une proportion importante de cellules voient leur génome lésé. Au cours de la respiration et du cycle métabolique de l’oxygène, il se forme, en effet, des radicaux libres capables d’endommager les molécules d’ADN. Il s’accumule donc dans le génome des cellules, même dans celui des cellules souches, des lésions de l’ADN, qui perturbent leur fonctionnement, leur capacité de division et leur capacité de réparation des lésions de l’ADN. À 70 ans, on estime qu’il s’est accumulé dans les cellules souches environ 30 000 mutations d’origine métabolique. Le rôle des radicaux libres dans le processus du vieillissement fait l’objet d’un intérêt d’autant plus grand 〚12–15〛 que ceux-ci pourraient jouer un rôle dans l’accroissement de l’incidence du cancer avec l’âge 〚16, 17〛.
On a récemment introduit la notion de capital santé selon laquelle chaque tissu possèderait initialement la capacité de faire face à un certain nombre d’agressions dont chacune laisserait des séquelles irréversibles. Ainsi, pour la peau, toute exposition au soleil et ses rayons ultra violets, quel que soit l’âge où elle survient, amoindrirait ce capital et contribuerait au vieillissement de la peau et à la baisse de sa capacité à se réparer, à cicatriser. L’usure irréversible du capital santé de la peau refléterait le nombre d’agressions que celle-ci a subi et, en particulier, du nombre d’heures d’irradiation : la flétrissure de la peau, les rides, en serait l’expression. Nos grands-mères, en se protégeant soigneusement du soleil avec des ombrelles, des voilettes et des gants, faisaient de la prévention. Il faudrait vérifier la validité de cette notion et rechercher le rôle de l’intensité de l’irradiation afin de savoir si la prévention du vieillissement de la peau doit être fondée sur la diminution du nombre d’heures d’exposition au soleil, ou du nombre d’heures d’irradiation intense (coups de soleil). Des produits anti-solaires capables de protéger la peau contre les rayons ultraviolets, les UVB, mais aussi les UVA, devraient ralentir le vieillissement de la peau, mais à condition qu’on les utilise pour diminuer l’exposition et non pour prolonger les bains de soleil. L’atteinte du tissu de soutien contribue aussi à ce vieillissement de la peau et il en résulte une perte d’élasticité.
Le système immunitaire a pour fonction de lutter contre les agressions, en particulier les infections bactériennes et virales. Chez les personnes âgées, il fonctionne moins bien, comme le montre l’augmentation de la fréquence et de la sévérité des infections (voir J.-F. Bach).
L’atteinte du système locomoteur est une des composantes essentielles du processus de vieillissement. Elle entraîne une moindre résistance à la fatigue, une diminution de la masse et de la force musculaire, des arthroses, des troubles de la marche, associés fréquemment à une perte de l’équilibre, d’où des chutes plus fréquentes et plus graves, causant des fractures, d’autant que l’ostéoporose fragilise les os. Chez 30% des personnes âgées, le décès est la conséquence immédiate ou lointaine d’une chute. On serait tenté de demander aux personnes âgées de limiter leur activité ; or, au contraire, l’exercice physique régulier, notamment la marche, est indispensable à leur santé physique. De plus celles-ci, pour rester autonomes, doivent être capables de marcher. Des interventions chirurgicales, des prothèses sont parfois nécessaires pour y parvenir. Il faut les encourager. Il faut traiter tous les facteurs qui rendent la marche douloureuse ou difficile, par exemple donner aux pieds les soins nécessaires.
La dentition doit également être surveillée, parce que, quand elle est en mauvais état, une alimentation correcte est impossible. Or la nutrition joue un rôle capital dans la santé de la personne âgée, avec deux risques opposés : l’obésité et la dénutrition 〚18〛. Le vieillissement n’est pas cause de malnutrition, mais il entraîne des dysrégulations de l’appétit, du goût et de l’odorat, qui entraînent une mauvaise nutrition et une non-augmentation de la ration alimentaire quand les besoins sont accrus. Or, la malnutrition est une des causes de la diminution des défenses immunitaires. Elle cause aussi une asthénie, une anorexie de dépression, qui s’associent en un véritable cercle vicieux. Les carences alimentaires sont ainsi facteurs de mortalité, de perte d’autonomie ainsi que d’altération de la qualité de vie, d’autant plus que les réserves nutritionnelles baissent progressivement avec l’âge 〚18〛. L’âge entraîne aussi des dysrégulations métaboliques, responsables de moins bons rendements, ce qui entraîne une petite augmentation des besoins, ceux-ci pouvant s’accroître notablement en cas de pathologie. Inversement, la baisse de l’activité physique, si elle n’est pas accompagnée par une baisse de l’apport calorique, favorise l’obésité, cause elle-même de nombreuses affections 〚19〛. La surveillance de l’état nutritionnel est donc capitale et il faut apprendre à la personne âgée à se nourrir.
Chez les rongeurs, on sait depuis un siècle que la restriction calorique ralentit le processus de vieillissement 〚19, 20〛. Mais peut-on extrapoler de la souris à l’homme ? Certes, on connaît les effets néfastes de l’obésité sur la santé de l’homme âgé et on doit lui recommander d’éviter le surpoids. Mais il n’est pour l’instant pas justifié de restreindre l’apport calorique pour obtenir un poids inférieur aux normes : en effet la maigreur, la dénutrition sont associées avec un accroissement de la mortalité. En l’absence de données probantes, il faut être prudent dans les conseils diététiques et poursuivre les recherches.
2.2 Les déficiences sensorielles
La baisse de la vision et de l’ouie, etc., constituent des aspects importants du vieillissement 〚8, 21〛. Leur correction et celle des troubles locomoteurs sont essentielles pour permettre à la personne âgée de rester autonome. Il faut donc, à partir de 75 ans, les rechercher systématiquement, et notamment contrôler la vue et l’ouïe, ne serait-ce que pour s’assurer que ces personnes restent capables de conduire. De plus, certaines affections s’opèrent (cataractes), tandis que, pour d’autres (surdité), des prothèses sont efficaces.
2.3 L’augmentation rapide de la fréquence de plusieurs maladies avec l’âge
La fréquence de plusieurs maladies augmente rapidement avec l’âge, notamment celle des maladies dégénératives et métaboliques : les cancers, les maladies cardiovasculaires, le diabète ainsi que les démences et, en particulier, la maladie d’Alzheimer 〚8, 21〛. Ceci justifie deux types de mesures : d’une part, des bilans médicaux périodiques pour dépister les affections, afin de les soigner précocement ; d’autre part, une stratégie de prévention pour réduire les effets pathogènes ou retarder leur apparition.
2.3.1 La relation entre vieillissement et cancer
La relation entre vieillissement et cancer a été examinée par ailleurs (T. Tursz). Nous voudrions ici insister sur le dépistage et la prévention. Les trois principaux cancers chez les sujets âgés 〚22〛 sont :
- • le cancer du sein chez la femme ;
- • le cancer de la prostate chez l’homme ;
- • le cancer du colon.
2.3.1.1 Le cancer du sein chez la femme
La mammographie systématique permet de les dépister et donc de les traiter précocement. Elle est, en France, effectuée tous les deux ans entre 50 et 74 ans. Il n’apparaît, actuellement, pas justifié de prolonger ce dépistage systématique au-delà de 75 ans, car les études effectuées n’ont pas démontré de bénéfice du dépistage systématique au-delà de 70 ans. En effet, chez les femmes âgées, la vitesse de croissance des cancers du sein est plus lente et ces cancers sont moins agressifs. Une palpation systématique des seins par les femmes elles-mêmes et par le médecin lors de chaque bilan médical suffirait donc à partir de 75 ans, à condition, bien entendu, de pratiquer une mammographie au moindre symptôme suspect.
2.3.1.2 Le cancer de la prostate chez l’homme
Ce cancer est très fréquent chez l’homme de plus de 65 ans, mais il évolue généralement lentement et réagit bien aux traitements, en particulier hormonaux. Grâce au dosage des antigènes PSA dans le sang, on peut le dépister précocement, mais la systématisation de cet examen risquerait d’aboutir au traitement de cancers occultes, d’évolution très lente, qui, chez une proportion importante de sujets, ne donnent lieu à aucune manifestation clinique. Des études sont en cours pour codifier l’usage de cet examen et préciser les circonstances dans lesquelles il doit être pratiqué. Il n’apparaît pas, pour l’instant, justifié de l’effectuer systématiquement. En revanche, il faut faire un dosage des PSA s’il existe des symptômes suspects : besoin fréquent d’uriner, existence d’une augmentation du volume de la prostate au toucher rectal. Dans ce dernier cas, il faut l’associer à une échographie de la prostate.
2.3.1.3 Le cancer du colon
On peut effectuer son dépistage par la recherche de sang dans les fèces et, éventuellement, une rectosigmoïdoscopie ou une colonoscopie. L’efficacité et l’utilité de ces méthodes de dépistage varient en fonction de l’âge. Des recherches sont en cours pour déterminer à partir de quel âge et jusqu’à quel âge il serait bénéfique de les mettre en œuvre de façon systématique.
La prévention de ces trois cancers est fondée sur quelques règles simples. D’abord, éviter l’obésité. Celle-ci, ainsi que l’absence d’exercice physique, sont des facteurs de risque importants pour les cancers du sein après la ménopause et pour les cancers du colon 〚19〛. Elles semblent aussi, mais à un moindre degré, constituer des facteurs de risque pour les cancers de la prostate. On conseille donc d’éviter une alimentation trop riche en calories et en matières grasses d’origine animale, et de privilégier une nourriture riche en végétaux et en fruits, ainsi qu’une activité physique régulière 〚18, 19〛. Entre 75 et 85 ans, les personnes qui s’astreignent tous les jours à une petite activité physique, l’équivalent d’au moins une heure et demie de marche par semaine, vivent plus longtemps et mieux. La marche doit être préférée au jogging. L’activité physique est nécessaire, mais elle ne doit pas être excessive.
2.3.2 L’augmentation avec l’âge de la fréquence et la gravité des maladies cardiovasculaires
La fréquence et la gravité des maladies cardiovasculaires augmentent également avec l’âge. L’hypertension artérielle est à la fois un facteur de fatigue pour le cœur et d’accident pour les vaisseaux cérébraux. La mesure systématique de la tension artérielle, au moins une fois par an, est indispensable. Celle-ci a tendance à augmenter avec l’âge et il faut lutter contre cette évolution, certes par des médicaments quand ceux-ci sont nécessaires – ils sont nombreux et actifs – mais surtout par une bonne hygiène de vie : la suppression du tabagisme, la lutte contre l’obésité, une alimentation plus pauvre en graisses, en sel, en alcool.
2.3.3 Les affections bactériennes et virales
Avec l’âge, les affections bactériennes et virales deviennent de plus en plus fréquentes et graves à cause de la baisse des défenses immunitaires. Il faut vacciner systématiquement à partir de 65 ans contre la grippe et, éventuellement, contre le pneumocoque, éviter les aliments exposés à des contaminations bactériennes (fromages au lait cru, rillettes, aliments conservés à une température insuffisamment basse, etc.) 〚26〛. En cas d’infection, il faut soigner vite et énergiquement pour éviter le phénomène d’avalanche, fréquent chez les personnes âgées, chez qui une affection relativement bénigne peut se compliquer à cause de la fragilité de tous les tissus et entraîner d’autres troubles pathologiques de plus en plus graves.
2.3.4 Le diabète
Parmi les troubles pathologiques dont la fréquence augmente avec l’âge, insistons sur le diabète, qu’il faut rechercher systématiquement, surtout chez les personnes dont le poids est supérieur à la normale et qui ont au cours de leur existence consommé beaucoup de sucre.
2.3.5 La qualité de la vie
On observe chez les personnes âgées divers symptômes qui, sans altérer l’espérance de vie, nuisent à sa qualité : perte de la mémoire, impuissance ou frigidité, mauvaise qualité du sommeil, mauvais fonctionnement des sphincters, anxiété, etc. Il faut rechercher ces symptômes et éventuellement les corriger sans multiplier le nombre de médicaments symptomatiques et surtout rassurer, en insistant sur les règles d’hygiène.
2.3.6 L’hormonothérapie substitutive chez la femme
Chez la femme, l’hormonothérapie substitutive peut prolonger sa vie sexuelle et son confort. Cependant, comme toute médication, elle présente des inconvénients, notamment une petite augmentation de la fréquence des cancers du sein ; mais ses avantages, en particulier la diminution de l’ostéoporose 〚23〛, contrebalancent ses inconvénients, même si la réduction de la fréquence des affections cardiovasculaires que l’on escomptait apparaît problématique. Il faut cependant insister sur un grave problème : nous ne disposons pas en France et en Europe d’études prospectives permettant de mesurer objectivement avantages et inconvénients ; nous sommes obligés de se fonder sur des études nord-américaines, effectuées avec des composés hormonaux différents de ceux utilisés en Europe ; la validité de cette extrapolation est très contestable 〚24〛. Chez l’homme, mais surtout chez la femme, des études sont en cours pour évaluer l’utilité de l’administration systématique d’autres dérivés hormonaux, en particulier la DHEA 〚8, 25〛. En attendant les résultats de ces essais, leur prescription apparaît prématurée.
À plus long terme, la thérapie cellulaire (injection de cellules souches ou embryonnaires dans les tissus appauvris en cellules) pourrait jouer un rôle en gériatrie.
3 La prévention : l’alimentation et le mode de vie
Il est remarquable que la prévention des cancers et celle des maladies cardiovasculaires aboutissent aux même préceptes diététiques. Ceci suggère que, pour éviter ou retarder l’apparition de ces deux types d’affection, l’essentiel soit plus de maintenir un organisme en bon équilibre que d’éviter des facteurs spécifiques, cancérogènes ou athérogènes.
C’est pour aider les sujets dans cet effort nutritionnel que l’Académie de médecine a demandé un étiquetage plus informatif des aliments, indiquant leur richesse en calories, en sodium et leur teneur en graisses saturées et non saturées 〚26〛. Ceci, hélas, n’a pas encore été fait. On doit déconseiller les agents toxiques, tel le tabac, et limiter la consommation d’alcool.
On a autrefois recommandé la prise de vitamines, parce qu’on espérait que celles-ci protégeraient contre le vieillissement. En réalité, il ne semble pas qu’elles soient utiles si la nourriture est équilibrée et variée. Le problème du vieillard, surtout quand il vit seul, est qu’il mange de moins en moins, consacre de moins en moins de temps à préparer sa nourriture et se contente d’une alimentation monotone, qui l’empêche de mourir de faim, mais n’apporte pas tous les éléments nutritifs nécessaires à son équilibre. Or, au-delà de 75 ans, 41% des personnes vivent seules et chez elles le risque d’insuffisance d’apport énergétique et protéinique est notable. Tout en évitant les abus de viande, de beurre, de fromages riches en matières grasses, manger doit rester un plaisir. La nourriture des gens âgés devrait être appétissante, afin de leur donner envie de manger, et apporter des quantités adéquates de protéines et de graisses. Faut-il lutter contre une élévation modérée de la cholestérolémie (aux environs de 2,5 g) par un régime sévère ou des antilipémiants ? Aucune donnée fiable ne permet de réponse catégorique ; or, c’est une question d’une grande importance pratique.
Un des problèmes du vieillard est qu’il ne boit pas assez. Or, pour avoir une fonction rénale normale, il faut boire suffisamment, surtout quand il fait chaud (l’été, mais aussi l’hiver, à cause du chauffage).
Les conséquences du vieillissement
Plus l’organisme est fragile, plus le nombre de journées d’hospitalisation augmente. Chez les enfants très jeunes, l’organisme est vulnérable et le nombre des journées d’hospitalisation élevé. À partir de 3 à 4 ans, au contraire, la résistance de l’organisme est très grande. Il en est ainsi jusque vers 40–45 ans. À partir de cet âge, le nombre moyen de journées d’hospitalisation augmente graduellement, avec une courte stabilisation aux environs de 75 ans ; on constate ensuite une augmentation rapide, car les maladies sont plus fréquentes et guérissent moins bien (Fig. 2).
Le Tableau 3 donne l’espérance de vie à partir de 65 ans. On voit qu’elle a notablement augmenté en dix ans. Le vieillissement ne s’effectue pas chez tous les sujets au même rythme. Ce rythme varie en fonction de leur constitution génétique, de leur mode de vie, de leur activité professionnelle, de la façon dont ils se soignent et ont accès aux soins, de la façon dont ils acceptent et gèrent leur processus de sénescence. Le niveau d’instruction a un impact capital 〚3, 24〛. Les Français ne sont pas égaux devant la vieillesse. Au cours de celle-ci, comme le dit l’OMS, on passe des déficiences physiques aux incapacités, puis à la désinsertion sociale.
Espérance de vie (en 1988 et en 1998) à divers âges, par sexe, en nombre d’années. En dix ans elle a notablement augmenté.
| Sexe | 65 ans | 75 ans | 80 ans | 85 ans | 90 ans | |||||
| 1988 | 1998 | 1988 | 1998 | 1988 | 1998 | 1988 | 1998 | 1988 | 1998 | |
| Hommes | 13,98 | 16,43 | 8,24 | 10,05 | 6,05 | 7,41 | 4,43 | 5,33 | 3,37 | 3,88 |
| Femmes | 18,18 | 20,91 | 10,64 | 12,87 | 7,65 | 9,4 | 5,37 | 6,53 | 3,88 | 4,39 |
Pour illustrer la relation entre âge civil, âge physique et niveau social ou intellectuel, on peut comparer l’espérance de vie, à différents âges, en fonction de la profession. À 35 ans, un instituteur a encore en moyenne 43 années à vivre alors qu’un manœuvre n’en a que 34, soit 9 ans de moins ; à 45 ans, 33 ans contre 26, soit 7 ans de moins ; à 65 ans, 17 ans contre 13, soit 4 ans de moins. Ces différences sont, au moins en partie, dues à ce que l’éducation de l’instituteur le rend plus apte à gérer sa vie de façon plus rationnelle. Cette différence existe aussi chez les femmes, mais elle est moindre : à 35 ans, 48 ans contre 43 ans d’espérance de vie et à 65 ans, 21 ans au lieu de 17. Elle tend d’ailleurs à diminuer, en raison de l’accroissement du tabagisme féminin. Les mécanismes qui entraînent ces différences se sont multipliés (moindre consommation de tabac et d’alcool, vie moins pénibles, consultations médicales plus précoces et meilleure utilisation du système de soins, vie plus intéressante, plus active, ce qui accroît l’envie de vivre). La santé des artisans, des commerçants et, de façon plus générale, des professions libérales, qui exercent une activité jusqu’à un âge relativement avancé, ne semble pas en souffrir, bien au contraire. Inversement, on observe un vieillissement prématuré chez les chômeurs et les sans-emploi 〚3〛. Certes, le niveau d’éducation, très différent, rend ces comparaisons difficiles ; néanmoins, ceci suggère que le maintien d’une activité est souvent associé avec une meilleure qualité de vie.
Une autre façon de quantifier le vieillissement est de suivre la baisse des capacités physiques. Celle-ci débute dès l’âge de 10/14 ans. Elle est initialement lente, mais n’est jamais nulle. Deux phénomènes se contrarient : l’expérience et la maîtrise de soi, acquises avec l’âge, compensent la sénescence graduelle de l’organisme et expliquent que les sujets les plus jeunes ne sont pas les plus résistants et qu’une bonne capacité physique se maintient jusqu’à la quarantaine. Ultérieurement, le vieillissement musculaire se poursuit jusqu’à la période ultime de la vie.
En conclusion, l’activité, l’alimentation, le sommeil de la personne âgée doivent être adaptés à son âge, à son mode de vie, aux besoins constamment changeants de son organisme. Il faut avec l’âge changer la façon dont on fait de l’exercice, dont on se nourrit, dont on dort, dont on occupe ses journées. Vieillir, c’est faire face à un organisme dont les capacités diminuent graduellement ; il faut donc développer une capacité d’adaptation. Or, malheureusement, on perd souvent avec l’âge cette adaptabilité, on se fige dans des habitudes, des certitudes, alors que c’est la période où il faudrait savoir en changer constamment. Il faut donc maintenir chez la personne âgée le goût de vivre, malgré les petites défaillances d’un organisme dont les capacités évoluent rapidement et malgré le changement de l’environnement qui se modifie (mort des proches). L’aspect psychique du vieillissement est donc capital.
4 La santé mentale
La conséquence la plus redoutable de l’âge est le vieillissement psychique, le ralentissement de la mémoire, une moindre agilité intellectuelle, la peur de ce qui est nouveau et une tendance à la dépression.
Nos connaissances sur la psychologie des personnes âgées, leur capacité cognitive, doivent être approfondies. La baisse des capacités intellectuelles semble liée à des phénomènes de trois ordres :
- • le vieillissement normal, dont l’expression la plus classique est la perte de la mémoire des faits récents, associée souvent à une moindre capacité d’attention, une fatigabilité psychique plus grande, qui explique une moins bonne activité intellectuelle en fin de journée ;
- • les troubles vasculaires, qui entraînent un moins bon apport en oxygène et autres métabolites de certaines régions du cerveau et prédisposent à des accidents graves ; pour lutter contre ces risques, il faut éviter toutes les causes d’altérations des vaisseaux, en particulier le tabac et l'hypertension ;
- • les démences séniles, en particulier l’Alzheimer, dont l’incidence croit rapidement avec l’âge et passe de 1% avant 70 ans à 15% à 85 ans 〚27〛 ; nous ne savons ni prévenir, ni traiter ces troubles psychiques.
Il semble inversement, comme nous l’avons vu, que le maintien d’une activité intellectuelle ait un effet favorable. L’exercice paraît utile pour le cerveau comme pour le muscle. Le rythme du vieillissement intellectuel semble dépendre du capital intellectuel initial.
Les fonctions intellectuelles baissent moins vite aujourd’hui qu’au début du siècle, comme d’ailleurs les capacités physiques se dégradent plus tardivement. Des études effectuées en Suède ont comparé des personnes nées en 1900 avec celles nées en 1910 : au même âge, les capacités intellectuelles moyennes sont plus grandes chez celles nées plus récemment. Les résultats préliminaires de celles effectuées sur les personnes nées en 1920 indiquent une nouvelle amélioration par rapport à celles nées en 1910. Cette amélioration en fonction de l’année de naissance est vraisemblablement due à ce que les personnes nées plus récemment ont reçu une meilleure éducation et disposaient donc d'un meilleur capital intellectuel initial. Néanmoins, l’évolution du mode de vie a pu aussi favoriser la conservation des capacités intellectuelles, contrairement à ce que beaucoup craignaient. La leçon qu’il faut en tirer est que le vieillissement intellectuel n’est ni constant, ni inéluctable avec l’âge. Ceux qui lisent, travaillent, conservent une activité intellectuelle paraissent mieux préserver leur intellect.
Il faut donc apprendre à la population à vieillir le plus lentement et le mieux possible, ce qui implique sans doute un vieillissement actif. L’université du troisième âge, adaptée au niveau intellectuel et social des différents groupes de Français, a un rôle fondamental à jouer, rôle que ne peuvent pas remplir les activités ludiques des clubs de troisième âge 〚3〛.
Pour l’instant, les universités dites du temps libre, ne sont souvent qu’un passe-temps pour désœuvrés qui acceptent mal la vacuité de leur existence. Nous devrions être plus ambitieux, au moins sur deux plans : la santé et l’acquisition de connaissances utiles. Faire face à la vieillesse peut s’apprendre, qu’il s’agisse d’occuper ses loisirs, de surveiller son hygiène de vie, de maintenir une activité physique adéquate, d’aider ses proches, de participer à la garde et à l’éducation des petits-enfants. Les retraités sont capables d’apprendre ; il faut développer leur curiosité, notamment leur apprendre à se servir des technologies modernes, car celles-ci peuvent leur permettre de rester en contact avec la société et leur entourage, ainsi que les aider à protéger leur santé 〚28〛.
Quatre technologies ont déjà amélioré le confort des personnes âgées : la télévision, qui leur fournit des distractions dans leur chambre et leur permet, grâce aux visages familiers des présentateurs, d’avoir l’impression de vivre au milieu de connaissances ; le téléphone, avec lequel ils gardent le contact avec famille et amis et qui, grâce à l’apparition du mobile, peut rester constamment à portée de leur main ; le réfrigérateur, qui améliore la qualité de l’alimentation et facilite la vie quotidienne en évitant les courses de chaque jour, et enfin l’automobile, moyen irremplaçable de déplacement confortable.
Dans l’avenir, la technologie sera encore plus utile, et il faut apprendre aux retraités à l’utiliser 〚28〛. L’Internet permettra de voir ses parents, de converser avec eux, de maintenir un lien avec la société, voire de travailler à domicile quand les déplacements seront devenus pénibles. Les télécommunications et la télématique permettront aussi de consulter son médecin, puisque le pouls, la tension artérielle, l’électrocardiogramme peuvent être mesurés à distance. La téléalarme peut réduire les dangers de la solitude, protéger contre les risques de vol et d’agression ; la télésurveillance apportera une plus grande sécurité.
Les déplacements dans les villes posent aux personnes âgées des problèmes, car les transports en commun sont souvent inconfortables : il suffit de prendre l’autobus ou le métro pour constater que les personnes valides, plus rapides, s’emparent des places assises, tandis que celles se déplaçant difficilement restent souvent debout, car même quand elles disposent de places réservées, d’ailleurs souvent mal « signalisées », elles n’osent pas les réclamer. L’insécurité dans les rues, et surtout dans les trains de banlieue, entretient une inquiétude. Dans le métro, les interminables escaliers constituent un obstacle infranchissable pour les vieillards ; Paris est l’une des grandes villes où le métro est le plus ancien et de ce fait l’un de ceux où il y a, proportionnellement, le moins d’escaliers mécaniques. Peu de décideurs se soucient des difficultés des vieillards, qui n’osent pas revendiquer, étant honteux de leurs déficiences. Dans ce contexte, la voiture est une sauvegarde : la sienne, tant que l’on peut encore conduire (priver une personne âgée de son permis de conduire lui porte un coup sévère), et celle de ses proches ensuite, qui est généralement le dernier lien avec l’extérieur.
Comme l’effort des autres sera toujours insuffisant, il faut apprendre au vieillard à s’occuper de lui, à prendre soin de sa santé et de celle de son conjoint ; il faut lui rappeler que sa santé, physique et mentale, dépend, dans une large mesure, de son propre comportement. L’idée qu’il faut préparer sa vieillesse devrait être inculquée dès le plus jeune âge. La retraite se prépare dès l’âge de 30 ans sur le plan financier, 40 ans sur le plan social, 50 ans sur celui du mode de vie. C’est à 50 ans, ou même plus jeune, qu’on doit commencer à prévenir la sénescence en supprimant le tabac, l’alcool, l’obésité, dont la suralimentation et la sédentarité sont les causes. Il faut préparer psychologiquement l’adulte au vieillissement. Il est hypocrite de fuir l’idée du vieillissement et d’agir comme si l’on croyait pouvoir rester éternellement jeune ; il faut au contraire enseigner à faire face à l’inéluctabilité de son destin.
5 La santé psychosociale
Le facteur essentiel dans le vieillissement est, en définitif, l’attitude intellectuelle qui, elle-même, est fonction du niveau d’éducation et de sociabilité 〚29〛. L’esprit de la personne âgée, comme celui de tout être, est dominé par le besoin d’être considéré, apprécié, de se sentir utile, digne de vivre, sentiment qui aide à faire face aux angoisses existentielles. Le rôle social de la personne âgée, son intégration dans la société, le sentiment de son utilité, ont une influence directe sur la santé mentale et sociale de la personne âgée et dépendent de l’attitude de la société. Or celle-ci est influencée par de nombreuses considérations : la politique de gestion des ressources humaines dans les entreprises, le taux de chômage, la politique familiale et sociale, etc.
Jusqu’à une date récente, quand un Esquimau n’était plus capable de pêcher, et donc vivait sur la pêche des autres, il partait un jour seul sur la banquise et marchait droit devant lui jusqu’à ce qu’il meure. S’il tardait un peu à le faire, une bonne âme lui faisait remarquer qu’il n’était plus capable de subvenir à ses besoins et qu’il était temps, car dans la petite communauté esquimaude, une bouche inutile peut avoir des conséquences dramatiques. Nous sommes tous des Esquimaux et la façon dont on se considère soi-même, est fonction de la façon dont les autres vous regardent. On vieillit moins quand on continue à se battre, qu’on a un projet pour sa vie. À l’inverse, à partir du moment où on se sent une bouche inutile, un parasite dans la société, on risque de se laisser aller et souvent, alors, on meurt très vite.
Dans une société où les liens sociaux sont fondés sur le travail, retraite signifie souvent exclusion et rejet. En France, on part à la retraite plus tôt que dans la plupart des pays industrialisés 〚30, 31〛. En 1971, dans tous les pays industrialisés, environ 70% des personnes entre 60 et 64 ans avaient une activité professionnelle. En France en 1985, il n’y en avait plus que 29% et aujourd’hui, plus que 16%. C’est le pourcentage le plus faible des pays industrialisés. Dans d’autres pays, par exemple la Suède, la Grande-Bretagne, les États-Unis, la moitié des hommes sont en activité entre 60 et 64 ans (Tableau 4). La chute de l’activité professionnelle touche maintenant les personnes de plus de 55 ans 〚3, 30, 31〛 et la durée de l’inactivité atteint des chiffres records. Sur le plan médical, si la diminution graduelle de l’action professionnelle avec l’âge est souhaitable (par exemple passage du plein temps à un mi-temps), le processus de sénescence se fait à des rythmes très variables selon les sujets. Rien ne justifie une limite d’âge uniforme, qui tombe comme un couperet 〚32〛. De plus, cette institutionnalisation de l’âge de la retraite pose des problèmes individuels et sociaux. L’existence d’un âge officiel donnant droit à une retraite à taux plein, accrédite l’idée que passé cet âge l’individu n’est plus capable de travailler correctement et doit être exclu du circuit 〚3〛 : le retraité est celui que l’on souhaite ne plus voir travailler, parce qu’on considère qu’il en est incapable, ou qu’il occupe indûment une place qui devrait revenir à un plus jeune. On passe facilement de cette image à l’idée qu’il est à la charge des autres, voire un parasite. La discrimination à son encontre devient légitime, voire un acte pie.
Évolution de l’emploi masculin entre 60 et 64 ans.
| 1971 | 1985 | 1995 | |
| États-Unis | 68,2 | 52,7 | 51,3 |
| France | 65,7 | 29,4 | 16,3 |
| Allemagne | 68,6 | 31,7 | 26,9 |
| Royaume-Uni | 75,5 | 50,5 | 46,15 |
| Suède | 76 | 61,7 | 51 |
Sur le plan social, l’inactivité de près de la moitié de la population adulte pose en France des problèmes, non seulement économiques mais humains. Le travail est l’axe de l’existence, ce qui lui donne un sens social et moral (« Tu gagneras ton pain à la sueur de ton front », dit la Bible) et facilite les contacts sociaux. Or, depuis quelques décennies, l’activité professionnelle est souvent ressentie comme une contrainte temporaire, mal tolérée et dont on veut se débarrasser dès que possible (un graffiti sur les murs de Paris accuse : « Perdre sa vie à la gagner »). Demander l’abaissement de l’âge de la retraite fortifie ce sentiment. Pour d’autres, inversement, la retraite est un traumatisme psychologique qu’ils ont du mal à supporter ; comment trouver d’autres activités capables de leur donner une raison d’être, alors que la société les évince ?
À côté de l’amélioration des conditions de vie il faut, pour redonner de la dignité aux personnes âgées, mettre en exergue les services qu’elles peuvent rendre à leur famille et à la société, leur faire prendre conscience de leur utilité. Toute activité valorise la personne âgée à ses propres yeux et à celui des autres ; c’est l’indice d’une capacité à se projeter dans l’avenir, un moyen de vieillir dans de meilleures conditions, en se prouvant à soi-même ce dont on est encore capable. Il faut donc trouver un équilibre entre la fatigue provoquée par cet effort et la satisfaction que donne le sentiment de son utilité, du travail, fût-il bénévole.
Le vieillissement pathologique a souvent une origine sociale. Vieillir, c’est voir disparaître les autres, c’est éprouver un sentiment croissant de solitude, d’isolement, se ressentir comme l’un des quelques arbres restés debout après la tempête. C’est aussi se sentir le dos au mur. La qualité de la vie de la personne âgée dépend donc de la façon dont elle est considérée, aidée par ses proches (son conjoint, son entourage), de ses relations avec les autres, de sa sociabilité 〚29, 33, 34〛.
Pour améliorer son existence, il faudrait lutter contre la solitude (Tableaux 5 et 6), la réintégrer dans la société 〚35, 36〛. Il faut lui offrir des structures de bénévolat appropriées à son âge et lui donner la possibilité de se cultiver ; cependant, le plus éminent des rôles, à tout âge, et quelle que soit la condition sociale, est l’éducation et la surveillance des enfants. Celle-ci pose des problèmes difficiles en France. Dans les familles disloquées, ou reconstruites, comme dans celles où les parents sont submergés par leur travail, les grands-parents pourraient jouer un rôle essentiel. Ils représentent un lien avec le passé, sans lequel il n’y a ni présent, ni futur. Ils sont l’histoire et la mémoire dont manquent les familles réduites aux seuls parents et enfants. Souvent les grands-parents n’osent pas ; sachant que les règles pédagogiques ont évolué, ils craignent de faire des erreurs en intervenant dans l’éducation de leurs petits-enfants. L’éducation des enfants, la pédagogie devraient être des disciplines des universités du troisième âge.
Isolement des personnes âgées selon leur mode de vie (%).
| En couple | Sans conjoint | |||
| Veuves | Autres femmes | Hommes | ||
| Bien entourées | 2,3 | 0,7 | 1,0 | 0,6 |
| Assez bien entourées | 52,3 | 50,5 | 26,2 | 32,4 |
| Isolées | 40,1 | 41,7 | 50,9 | 48,4 |
| Très isolées | 5,3 | 7,1 | 22,9 | 18,6 |
| Ensemble | 100,0 | 100,0 | 100,0 | 100,0 |
Dépendance physique des personnes âgées (en%).
| Proportion de personnes âgées : | 60–64 ans | 65–69 ans | 70–74 ans | 75–79 ans | 80 ans et + | Ensemble |
| – marchant avec difficulté | 16,5 | 18,3 | 26,1 | 38,0 | 56,7 | 31,2 |
| – ne sortant pas de chez elles | 5,1 | 7,3 | 8,9 | 16,4 | 30,6 | 13,8 |
| – restant dans un fauteuil ou au lit | — | 0,8 | 2,4 | 2,9 | 8,0 | 3,0 |
| – ayant besoin d’aide pour se lever | — | 1,5 | 2,8 | 3,7 | 9,4 | 3,7 |
| monter un escalier | 1,4 | 1,6 | 3,4 | 3,7 | 9,0 | 3,6 |
| se laver | — | — | 1,1 | 1,0 | 2,4 | 1,1 |
| Répartitions des personnes âgées selon leur dépendance physique | ||||||
| Indépendantes | 96,6 | 95,2 | 91,6 | 87,6 | 72,3 | 88,6 |
| Peu indépendantes | 2,0 | 2,5 | 4,5 | 7,1 | 13,6 | 6,0 |
| Dépendantes | 1,0 | 1,8 | 2,6 | 3,4 | 9,4 | 3,7 |
| Très dépendantes | 0,4 | 0,5 | 1,3 | 1,9 | 4,5 | 1,7 |
| Ensemble | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 |
Il y a aussi l’assistance au conjoint. Les données statistiques enseignent que, quand on vieillit en couple, on vieillit mieux. Beaucoup de personnes âgées sont capables d’apprendre les petits soins qui augmentent le confort et parfois sauvent une vie : prendre le pouls, faire un pansement, une piqûre sous-cutanée ou intramusculaire, prendre la tension artérielle, etc. En résumé, le vieillard a besoin, comme tout être vivant, de considération, de dignité. Il ne veut pas être à la charge des autres, il ne veut pas être enfermé dans un ghetto, il veut rester dans le monde, s’y sentir utile, y jouer un rôle, mais il ne peut y parvenir que s’il est aidé dans cet effort ; il faut rechercher comment l’y aider.
6 Le regard des autres
On perçoit son âge à travers les yeux des autres. La façon dont la société regarde la personne âgée détermine le jugement que celle-ci porte sur elle. On se sent dévalorisé par son âge, vieux, quand les autres vous considèrent comme tel et vous rejettent pour cette raison. De ce point de vue, la situation, en France, n’est pas satisfaisante, parce que l’augmentation du nombre des personnes âgées y provoque un phénomène de rejet. On y observe un seuil de tolérance vis-à-vis des vieillards, comme vis-à-vis des étrangers, et de véritables comportements discriminatoires. La solitude, le sentiment d’exclusion ont des conséquences tragiques (Tableaux 5 et 7), dont témoigne la fréquence, particulièrement élevée en France, des suicides chez les personnes de plus de 75 ans 〚3〛.
Modes de vie (recensement 1990) en pourcentage de la population totale.
| Modes de cohabitation | 0–79 ans | 80 ans et plus | ||
| Ensemble | Hommes | Femmes | ||
| Vie en couple | 86,4 | 32,8 | 60,7 | 20,1 |
| Vie isolée | 9,0 | 40,1 | 23,1 | 47,9 |
| Hébergé dans un ménage (enfants) | 2,9 | 14 | 8,0 | 16,7 |
| Hors ménage* | 1,7 | 13,1 | 8,2 | 15,3 |
| Total | 54 283 275 | 2 350 574 | 736 163 | 1 614 411 |
* Hors ménages, vie en institution ou collectivités.
On a glosé sur les origines de ces sentiments. L’une d’elles est qu’on a laissé se développer le sentiment d’une concurrence pour l’emploi. Par exemple, les syndicats ont demandé des mises en préretraite, en disant : « il ne faut pas laisser les jeunes au chômage, il faut que les vieux leur fassent de la place » ; cette campagne, qui d’ailleurs plaisait aux employeurs, a entraîné en France une baisse spectaculaire de la proportion des gens travaillant au-delà de 55 ans. C’est un mauvais service qu’on a rendu à la nation. Les employeurs sont d’autant plus enclins à favoriser le départ à la retraite que de nombreuses conventions collectives prévoient une augmentation automatique du salaire en fonction de l’ancienneté ; remplacer les « vieux » par des « jeunes » réduit considérablement les dépenses salariales. De plus, on a répandu l’idée que les gens âgés pèsent financièrement sur la société et obèrent le niveau de vie des plus jeunes. Les journaux parlent constamment du coût des soins aux personnes handicapées par l’âge, du coût des retraites. Il est vrai qu’avec le système de retraite par répartition, dans lequel les pensions pèsent sur le salaire des travailleurs en activité, le retraité à l’impression d’être à la charge des autres, de les gêner, puisque sa mort va les enrichir. Alors que dans le système de retraite par capitalisation, il vit sur le capital qu’il a constitué, sur le fruit de son travail et n’est plus un parasite.
Il faut aussi lutter contre les préjugés, notamment le jeunisme 〚3〛. Il est par exemple regrettable que le CNRS ait, il y a quelques années, refusé la promotion au grade de directeur de recherche des chercheurs de 60 ans. Cette attitude, la rigidité du départ à la retraite, ont entraîné le départ vers les universités américaines de nombreux chercheurs de plus de 60 ans. Paradoxalement, cette mise au rancart des sexagénaires, et parfois même quinquagénaires, qui entraîne des pertes d’efficacité et de compétence, est survenue au moment où le vieillissement était retardé ou ralenti et alors que, dans quelques décennies, un tiers de la population aura plus de 60 ans. Il est donc nécessaire de réagir et de rappeler que départ à la retraite ne signifie pas incapacité 〚3〛.
Le « jeunisme » de la société contemporaine fait que chacun veut avoir l’air d’être jeune, se comporter comme les jeunes, de les comprendre ; cette mode entraîne une réticence devant les gens âgés. Il y a beaucoup de pédiatres en France et peu d’enfants, mais peu de gériatres pour beaucoup de vieillards. S’occuper des vieillards n’est pas valorisant. L’image défavorable des gens âgés transparaît à travers les publicités qui ridiculisent les gens âgés, les présentant comme des gâteux importuns, telle cette réclame d’une société informatique à la télévision où un petit enfant est ravi de ridiculiser son grand-père dont il met à jour les hâbleries. Une autre exhibe une grand-mère méchante refusant d’aider financièrement ses petits-enfants. Un autre encore, un fils excédé par sa mère qui radote au téléphone et lui fait répondre par un perroquet. Une société qui tolère de telles publicités se porte mal. Il est donc nécessaire de changer le regard des jeunes, et plus généralement de la population, sur la personne âgée, puisque le regard de celle-ci sur elle-même, son comportement et ses relations avec son entourage en dépendent.
Heureusement, ces réticences, quoique répandues, ont peu d’impact à l’intérieur des familles. Mais là se pose un nouveau problème : la cohabitation de quatre générations. La famille traditionnelle regroupait les parents, les enfants et les petits-enfants. Il faut maintenant y ajouter les arrière-petits-enfants, que l’on voit de plus en plus fréquemment apparaître dans les avis de décès, et avec qui les relations sont différentes, car ils n’ont plus pour leur arrière-grands-parents l’indulgence, la connivence, qu’avaient les petits-enfants.
Tout se tient : conserver une activité physique et intellectuelle après 70 ans n’est possible que si l’on a confiance en soi. Si l’on se considère comme un importun, un inutile, on n’aura pas le courage de s’imposer chaque matin une activité. Il faut croire en soi pour lutter contre la dépression, l’angoisse, la fatigue ; or, seule une tâche à laquelle on accorde de l’importance fait oublier la menace de la décrépitude et de la mort. Elle fait aussi espérer que l’on accédera, grâce aux souvenirs qu’on laissera à ses enfants, petits-enfants ou à tel ou tel groupe de personnes, à cette immortalité qui constitue le besoin le plus profond de l’homme depuis qu’il a compris qu’il était mortel. Et cet espoir de survie dans l’esprit des autres lui fera désirer d’avoir plus de temps pour accomplir son œuvre et suscitera en lui la volonté de respecter son corps et de soigner son apparence. La coquetterie n’est pas une attitude dérisoire ou blâmable, elle correspond à un besoin profond. Les produits cosmétiques jouent un rôle utile dans la lutte contre le vieillissement en donnant aux femmes du plaisir et du courage quand elles se regardent dans un miroir.
Je voudrais rappeler la célèbre phrase de Mauriac : « Ce n’est pas parce qu’on a un pied dans la tombe qu’il faut se laisser marcher sur l’autre. » Le vieillard a des devoirs envers la société, mais aussi des droits. La discrimination conduit à l’exclusion et n’est pas acceptable sur le plan éthique 〚3, 37〛. La plus longue durée de la retraite, sous la double influence de l’abaissement de l’âge de la retraite et de l’allongement de la vie, ouvre un domaine de revendication qu’il faut tenter d’orienter vers des actions constructives. Le retraité peut légitimement demander à la société de l’aider à vieillir dans la dignité, de lutter contre le sentiment d’abandon, mais aussi de lui indiquer comment il peut encore être utile, quand il le souhaite ; c’est fréquent. De plus il faut renforcer, chez les personnes âgées, ce que les Anglo-saxons appellent le coping, c’est-à-dire la capacité à faire face, la résilience, dont la nécessité s’accroît avec l’âge. Enfin, il faut rassurer. Contrairement à ce que disait de Gaulle, en pensant à Pétain, la vieillesse n’est pas un naufrage, car on peut encore rendre service. C’est un âge où, certes, l’organisme est plus fragile, les maladies plus fréquentes, mais, tant que l’on conserve ses facultés intellectuelles, ce n’est pas un naufrage.
7 De la perte d’autonomie à l’internement en maison de retraite
L’augmentation de la longévité et le fait que l’on puisse vieillir tout en restant autonome ont conduit à l’introduction d’un nouvel indicateur : l’espérance de vie sans incapacité. Contrairement à ce que l’on aurait pu craindre, celle-ci, en France, semble progresser plus vite que l’espérance de vie, notamment chez les hommes. Ainsi la prolongation de la vie n’a pas accru la période avec perte d’autonomie, qui reste d’environ trois ans. La grande majorité des personnes âgées ne souffrent pas des incapacités liées au vieillissement, ce qui permet leur maintien à domicile, mais accroît le besoin en actes médicaux 〚8, 16, 21〛 ; encore faut-il que ceux-ci soient pertinents.
7.1 Le rôle du corps médical et du système de soins
La pratique médicale peut-elle, non seulement prolonger la vie utile, mais aussi retarder la perte d’autonomie 〚8, 10, 21〛 ? Mais, pour optimiser ces soins, il faudrait d’abord mieux former les médecins. Un nombre dérisoire d’heures d’enseignement est consacré au vieillissement normal et pathologique. On enseigne peu et mal la gérontologie et la gériatrie dans les facultés de médecine (bien que son enseignement soit théoriquement obligatoire depuis quelques années), alors que les médecins généralistes ont, dans ce domaine, d’immenses responsabilités. Le nombre de gériatres ou d’infirmières spécialisées est grandement insuffisant. On pourrait multiplier les exemples soulignant la nécessité d’un enseignement spécialisé. Par exemple, trop de médecins ont tendance à prescrire un trop grand nombre de médicaments : en moyenne cinq par jour à 60 ans, huit à 80 ans ; 12% des hospitalisations chez des personnes âgées sont liées à des maladies iatrogènes 〚38〛. Cela ne signifie pas que les médicaments sont nuisibles ; ils sont généralement utiles, souvent nécessaires, mais leur abus peut être nocif, car les personnes âgées ont des organismes fragiles. De plus, certains médicaments, comme les antidépresseurs et les tranquillisants, peuvent entraîner des confusions intellectuelles. Ce que l’on croit être un vieillissement intellectuel précoce est, parfois, le résultat de l’abus de certains médicaments, dont la suppression, comme par miracle, améliore alors l’état intellectuel.
Ce serait une grave erreur que de croire que l’on ne peut pas ralentir la sénescence, qu’il n’y a rien à faire 〚8, 10, 21〛. Prenons l’exemple de la dénutrition du sujet âgé. Un rapport récent 〚18〛 estime qu’elle entraîne un accroissement de la morbidité (qui serait deux à six fois plus fréquente) et de la durée d’hospitalisation en cas de maladie, qui serait deux à quatre fois plus longue. Alors que le coût d’une supplémentation orale est de 2 à 3 €, celui d’une infection respiratoire est de 200 € et celui d’une fracture de 1500 €. Or, dans les institutions de retraite, 30% à 60% des vieillards souffrent de malnutrition.
Sur le plan économique, on doit savoir qu’à l’augmentation du nombre de personnes âgées s’ajoutera un enchérissement de leur prise en charge, car les soins seront plus longs et que la médecine, pour faire survivre des vieillards atteints d’affections autrefois rapidement mortelles, aura recours à des techniques d’un coût élevé en termes de main d’œuvre spécialisée, en médicaments et en matériel de haute technologie. La prise en charge en hébergement spécialisé, inévitable dans certains cas, demande des personnels compétents. Le poids financier du vieillissement des populations ira s’accroissant. Seule une meilleure formation du personnel de santé permettra à la fois de maîtriser l’inflation des dépenses médicales non justifiées et d’éviter le rationnement des soins utiles.
Par ailleurs, le médecin doit veiller sur la qualité de vie, il faut informer le vieillard, l’inciter à se confier. Or, celui-ci est souvent timide et n’ose pas se plaindre. Le sentiment d’être diminué le conduit à cacher ses petites infirmités, alors qu’on pourrait le soulager. Prenons l’exemple de l’incontinence ; chez les femmes surtout, mais aussi chez les hommes, la perte de la fonction sphinctérienne et les petites fuites qui en résultent constituent un phénomène fréquent (un tiers des vieillards) et extrêmement handicapant. De fait, c’est la principale raison pour laquelle beaucoup de personnes âgées ne veulent plus sortir de chez elles, fut-ce quelques instants. Or, on peut traiter l’incontinence sphinctérienne de différentes façons, encore faut-il que le sujet en parle à son médecin et que celui-ci ait reçu la formation nécessaire.
Il ne faut pas que le vieillard se résigne à ses déficiences. Il faut l’inciter à lutter contre elles. Celles qui gênent la locomotion sont parmi les plus pernicieuses, car elles réduisent son autonomie. Il faut aussi soutenir une recherche dans ces différents domaines.
La préparation du système de soins à ces nouvelles tâches pose un problème urgent, car nous entrerons en 2005 dans une période critique (Fig. 1). Les gens âgés appartiennent encore aux classes creuses, nées entre 1913 et 1919 à un moment où la natalité en France était très faible. Or, les gens nés entre 1920 et 1925, c’est-à-dire les classes pleines de la première après-guerre commencent à atteindre 80 ans : le problème sera d’autant plus considérable qu’il coïncide avec le moment où les enfants du second baby boom, celui de 1945–1949, atteindront l’âge de la retraite, donc où un minimum d’adultes seront au travail et devront faire face à une charge économique accrue.
7.2 Les réseaux multidisciplinaires de soins
Un des aspects de la mutation nécessaire du système de soins est la création de réseaux. Le suivi d’une personne âgée doit être multidisciplinaire 〚2〛. Il faut donc assurer une coordination des soins. Tant de corps de métier sont impliqués dans l’aide médicale et sociale qu’on ne peut parvenir à une cohérence que grâce à des réseaux réunissant médecins généralistes et spécialistes, services hospitaliers et maison de retraite, infirmières, psychiatres, psychologues, etc. Ces réseaux sont généralement financés par les conseils généraux ou les municipalités. Mais, malheureusement, les départements les plus pauvres sont ceux qui ont le plus de charges, car ce sont ceux où la proportion de personnes âgées, dépendantes, est la plus grande. De plus, le département est une structure trop petite pour mettre sur pied des actions cependant nécessaires : le contrôle de qualité des soins, l’évaluation, la préparation d’un cahier des charges codifiant la coordination de soins. La région serait une entité géographique de taille plus propice, mais la loi sur la décentralisation ne lui confère aucune responsabilité 〚24, 35〛. Il est donc indispensable de combiner les actions locales avec des règles nationales structurant la gestion des réseaux, leur financement, leur suivi et leur évaluation. C’est une vaste tâche et nous n’avons que quelques années pour l’accomplir avant l’augmentation rapide du nombre de vieillards (Fig. 1).
7.3 L’évolution vers la dépendance
Il faut prendre en compte les conditions de vie des personnes âgées (Tableau 5, 7 et 8) et tenter de diminuer le nombre de vieillards dépendants 〚2, 3〛. On peut être centenaire et rester autonome ; inversement on peut à 60 ans avoir perdu son autonomie 〚33, 34〛. Il faut distinguer dépendance physique (l’incapacité d’effectuer certains actes) et dépendance domestique (l’incapacité de vivre sans aide domestique) et tenter de prolonger l’autonomie en analysant les facteurs de dépendance (Tableaux 6 et 9). À partir de 75 ans, le risque de dépendance s’accroît notablement, surtout chez les personnes atteintes d’une ou plusieurs pathologies. La dépendance résulte de déficiences physiques ou mentales, qui toutes deux peuvent être dues à une maladie ou un traumatisme et, dans ce cas, être réversibles. On peut éviter, ou retarder, la dépendance, à condition d’avoir repéré et soigné les facteurs de risque, à l’occasion de bilans systématiques analysant non seulement de l’état de santé, mais aussi les conditions de vie. Ce bilan médico-psycho-social doit examiner les diverses pathologies et surtout l’aptitude à se déplacer, à se laver, à assurer son hygiène, la capacité à communiquer, à téléphoner, à gérer son argent et ses médicaments, la lucidité et, bien entendu, les souhaits de la personne âgée ainsi, éventuellement, que ceux de son entourage. Ce bilan peut être effectué dans un hôpital de jour gériatrique quand il en existe un à proximité, ce qui n’est pas toujours le cas. Il nécessite la collaboration de médecins, infirmières, psychologues, travailleurs sociaux, ergothérapeutes, kinésithérapeutes. Son but est de faire le point sur les soins, les rééducations nécessaires pour conserver une autonomie, en améliorant non seulement ses fonctions, mais aussi son milieu de vie et en fournissant les aides matérielles et psychologiques adéquates 〚39〛. Il faut étudier non seulement son état physique mais aussi sa vie sociale 〚33, 34〛, comprendre par exemple pourquoi il reste confiné dans sa chambre, s’isole. Il faut considérer ses problèmes cognitifs, psychologiques, relationnels, les déficiences qu’il tente de cacher même aux médecins.
Population en fonction de la situation matrimoniale.
| État matrimonial | 15–79 ans (%) | 80 ans et + (%) | |
| Hommes | Femmes | ||
| Célibataires | 33,0 | 6,5 | 9,3 |
| Mariés | 56,7 | 60,1 | 15,7 |
| Veufs | 5,7 | 31,6 | 72,3 |
| Divorcés | 4,6 | 1,7 | 2,7 |
| Total | 43 493 644 | 736 163 | 1 614 411 |
Répartition des personnes âgées selon leur dépendance domestique.
| 60–69 ans | 70–74 ans | 75–79 ans | 80 ans et plus | Ensemble | |
| Indépendantes | 77,2 | 65,7 | 52,2 | 28,3 | 60,2 |
| Peu indépendantes | 17,6 | 24,3 | 27,5 | 27,9 | 22,8 |
| Dépendantes | 4,5 | 8,7 | 16,5 | 32,2 | 13,3 |
| Très dépendantes | 0,7 | 1,3 | 3,5 | 11,6 | 3,7 |
| Ensemble | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 |
Aujourd’hui 700 000 personnes sont dépendantes en France, dont la moitié pour démence sénile 〚40〛. Le taux de dépendance (physique et intellectuel) est de 2% à 65 ans, 25% à 80 ans (mais 5% seulement ont besoin d’une aide quotidienne), 50% à 93 ans.
Seulement 5% des personnes de plus de 75 ans bénéficient de soins à domicile, mais 50% a plus de 85 ans. Parmi celles-là, la moitié cumule une dépendance physique et une détérioration intellectuelle ; les soins à domiciles sont alors indispensables 〚2, 41〛.
En 1995, 600 000 personnes étaient hébergées dans des structures collectives ; 48% avaient plus de 85 ans 〚42〛. Il est inévitable que le taux d’hébergement croisse graduellement au-delà de 85 ans. Cependant, 11% des personnes de plus de 60 ans et 28% des plus de 80 ans étaient physiquement handicapées, mais pas en institution. En 1990, 60% des personnes de plus de 95 ans vivaient encore à leur domicile.
Pour améliorer les conditions de vie, il faut favoriser le maintien à domicile aussi longtemps que possible, il ne faut pas enfermer les personnes âgées dans des maisons de retraite, mais les laisser vivre dans leur cadre de vie en adaptant les locaux, dont il faut accroître la fonctionnalité 〚2, 3, 42〛. Or peu est, en pratique, fait dans cette direction, comme peu est fait pour lutter contre l’isolement, qui est l’un des problèmes majeurs du vieillissement. Il faut donc aider les familles, développer les hébergements temporaires et les soins à domicile, les aides ménagères, former les intervenants, évaluer les dispositifs d’aide et vérifier leur qualité 〚2, 43–45〛.
Parmi les personnes de plus de 80 ans, 13% sont placées dans des institutions, tandis que 87% d’entre elles vivent à domicile, seules dans presque la moitié de cas (plus de femmes que d’hommes, puisque les femmes vivent plus longtemps). En ce qui concerne les établissements d’hébergement, la vérification des qualités humaines et médicales de l’hébergement est une exigence non seulement médicale, mais aussi éthique 〚3, 42〛. Dans 15% des cas, ils sont hébergés chez leurs enfants ; 85% conservent une relative autonomie et nˈont pas besoin d’une aide institutionnelle dans leur vie quotidienne, mais ont besoin de leur famille et de leurs voisins, qui jouent souvent un rôle considérable. L’équilibre sociologique de la France dépend ainsi de la solidarité entre les générations, donc de ces bénévoles. Il faut former ceux-ci, reconnaître leurs services, les conforter. Malgré le poids social des vieillards, les familles les aident moralement et souvent matériellement. Les familles ne sont pas moins solidaires aujourd’hui qu’autrefois, mais cette cohésion dépend de nombreux facteurs 〚44, 45〛.
Des jeunes ménages ne peuvent pas partir en vacances s’ils hébergent chez eux une grand-mère qu’ils ne peuvent ni laisser seule ni emmener avec eux et il n’est pas rare d’entendre : « Depuis 15 ans je n’ai pas pu partir en vacances parce que ma grand-mère habite chez moi ; je suis donc condamné à être tout le temps là. » Il n’est pas étonnant que les vieillards se sentent souvent des gêneurs. Il existe un congé parental, de même il faudrait des congés permettant aux enfants de s’occuper de leurs vieux parents. D’autres mesures pourraient aider les aidants : leur offrir des moments de répit. Ainsi, héberger le vieillard en institution pendant de courtes durées, trois semaines ou un mois, leur donnerait la possibilité de partir en voyage, en vacances. De même, des hébergements temporaires de proximité pourraient être utiles quand les personnes âgées deviennent malades et ont besoin de soins constants ou que, pour toute autre raison, les choses sont temporairement difficiles à la maison pour les familles.
Pendant ces périodes, un accroissement des soins à domicile pourrait également soulager les familles. Cependant, les aides qui les effectuent n’ont pas toujours reçu une formation adéquate. Souvent elles sont tentées de faire les actes à la place du vieillard, de se substituer à lui, par exemple de faire son pansement, au lieu de lui apprendre à le faire, malgré ses handicaps. Il faut se rappeler la phrase de Confucius, reprise par Mao : « Il ne sert à rien de donner à un pauvre du poisson, il faut lui apprendre à pêcher. » Quand on parle d’aide à domicile, il faut réfléchir à ce qu’on en attend. Il ne faut pas laver le vieillard, il faut lui apprendre à se laver avec ses muscles défaillants, mais aussi reconstruire sa salle de bain pour qu’il puisse faire sa toilette sans risquer de tomber.
8 Conclusion
L’allongement de la durée de vie été le phénomène capital du XXe siècle. Au XXIe siècle, cette prolongation de la vie ayant été acquise, surgit un nouveau problème : le bouleversement de la pyramide des âges dans la population 〚3, 4, 7〛. Cette nouvelle structure démographique pose d’abord un problème médical. Il faut développer la prévention et les soins pour prolonger la vie autonome sans handicap majeur et, quand l’hébergement en structure spécialisée s’impose, contrôler la qualité médicale et humaine de ces structures 〚3, 41, 42〛. Il faut prévoir des hébergements temporaires pour soulager les familles et mieux utiliser les hôpitaux pour les maladies aiguës ou chroniques 〚2〛.
Une deuxième conséquence du vieillissement est psychologique et sociale. La personne âgée perçoit sa santé en fonction de son utilité sociale et de ses échanges avec la société. Il faut éviter son exclusion, lutter contre l’isolement, lui permettre de rester dans la société, lui donner envie de participer, lui apprendre à vieillir dans de bonnes conditions, en étant utile. La fréquence des dépressions et les suicides chez les vieillards montre la gravité de ce problème 〚3〛.
Le troisième aspect est économique : évaluer le coût, voir ce que l’on peut dépenser et, à quantité égale d’argent disponible, obtenir la meilleure qualité de la prévention, des structures médico-sociales et des soins 〚39, 40, 46, 47〛. Les universités du troisième âge, l’organisation du bénévolat, la prolongation de l’activité rémunérée et son adaptation aux caractéristiques individuelles (retraite à la carte, travail à mi-temps) ont un coût financier et social, mais aussi des avantages qu’il faut évaluer. Il faut maîtriser l’inflation des techniques médicales, mais aussi mieux utiliser les ressources, éviter les dépenses inutiles ainsi que le rationnement de ceux des soins qui sont efficaces. On n’y parviendra qu’en se libérant des dogmes, en encourageant les expériences, en se rappelant que tout ce qui prolonge la vie intellectuelle, l’autonomie des personnes âgées entraîne non seulement plus de bien-être, mais aussi, souvent, une meilleure maîtrise des dépenses 〚2〛. Apprendre au vieillard à vivre sa vieillesse grâce à une formation appropriée, à un usage pertinent des technologies modernes peut être source d’économies. Apprendre aux enfants, dès le plus jeune âge, à considérer les vieillards, à vivre avec eux, à proscrire toute discrimination peut à terme humaniser la vieillesse 〚3〛. Miser sur l’éducation, la formation, n’est jamais un pari perdu. Une réflexion globale sur la vieillesse, sur les implications négatives d’un âge légal de retraite et sur le système de retraite s’impose donc 〚3, 43〛.
En France, nombreux sont ceux qui s’occupent de la vieillesse, mais la coordination entre ceux qui s’occupent de l’aspect médical et ceux qui s’occupent de l’aspect social devrait être améliorée, car elle reste handicapée par des méfiances réciproques et le sentiment de chasses gardées. La coopération médico-sociale à tous les niveaux est indispensable. Il y a énormément de bonnes volontés, mais on doit développer davantage le contrôle de qualité, l’évaluation. Il y a un foisonnement de projets, mais peu de coordination, d’échanges, et de structures régionales ou nationales capables de corriger le tir quand les résultats sont insuffisants. Or, le temps presse, la structure démographique de la France évolue rapidement et nous n’avons que quelques années devant nous pour nous préparer au déferlement annoncé. Pour permettre aux gens âgés de vieillir dignement dans des conditions non dégradantes, il ne faut pas s’en tenir à quelques mesures spectaculaires, à quelques coups médiatiques ; il faut un effort continu, cohérent, demandant à chacun de jouer le rôle qui lui revient. Certes, la communauté médicale a un rôle capital à jouer, mais c’est l’ensemble de la société qu’il faut mobiliser, afin qu’après avoir ajouté des années à la vie on ajoute plus de vie dans ces années.
Abridged version
1 Introduction
Longer life expectancy was a major phenomenon of the 20th century. In association with lower fertility rates, it has upset the demographic structure of society and created problems with regard to physical, mental and social health. Longer life expectancy is the result of two phenomena: (1) a remarkable decrease over the last century in premature mortality (under 65 years of age), particularly in women; this is less true in men due to pathologies caused by tobacco, alcohol and injury, (2) less hardship on the organism (easier lifestyle). While the life expectancy of 65-year-olds increased little between 1750 and 1950, it grew considerably over the last half century, as evidenced by the increasing number of centenarians. The data suggest that the aging process has been delayed or slowed down.
2 Physical health
Age leads to: (1) physiological aging, (2) sensorial deterioration and locomotory disorders, and (3) increasing vulnerability of the aging organism
Physiological aging is a dynamic process that affects the organism at every level, from the DNA molecule to the cell and tissues, notably the brain. A genetic program determines the life expectancy of the various species; however, this program is influenced by the conditions of life that, as the experience of the last two centuries has shown, may to some extent accelerate or slow down the process. The example of the effects of sun exposure on the aging of skin (wrinkles and cancers) illustrates the influence of external agents. In parallel, the prevention of osteoporosis through hormone replacement therapy demonstrates the influence of hormones. One of the consequences of aging is the decline in the number of tissue cells, particularly stem cells, which makes the future use of stem cell therapy a promising means of prevention of several degenerative processes. In rodents, aging can be slowed by a severe restriction in calorie intake, but current knowledge, while underlining the detrimental effects of overweight, does not justify such strict diets in humans.
Sensorial deterioration (sight, hearing) and locomotory disorders must be identified and corrected in order to maintain autonomy, which is indispensable to aging well.
The aging organism becomes more vulnerable; its ability to fight off infectious agents decreases, thus necessitating more precautionary health measures. There is an increase of cardiovascular diseases (atheromatous degeneration) with age and some types of cancers (notably breast, colon and prostate cancers). Regular check-ups are therefore useful for monitoring blood pressure and diagnosing cancers early.
In terms of prevention, the same measures are advised for reducing the risk of various diseases: maintain regular physical activity until an advanced age (the equivalent of at least 3.5 h of walking per week), avoid overweight, nutritional imbalance (high calorie diet or a diet too rich in fat, particularly animal fat) and the consumption of tobacco and alcohol abuse.
3 Mental health
Mental Health has two aspects:
- • deterioration of mental functions (memory in particular), variable and that may start late; the prevalence of Alzheimer disease, which is the most frequent cause of senile dementia, increases from 1% at 70 years of age to 15% at 85 years;
- • mental disorders: anxiety, aggressiveness, and depressive tendencies.
It is not known how to avoid or delay the onset of these mental problems.
Psychotropic drugs may be helpful but they must be prescribed with caution because of their harmful side effects. Some data suggest that mental functions become impaired at a slower rate today than they did half a century ago, which could be linked to a higher level of education and the continuation of intellectual activity until a later age. Maintaining interests, and having the feeling of being useful, appear to favour a healthy mental state, whereas exclusion and confinement in institutions have the opposite effect.
4 Social health
Society’s attitude toward the elderly affects their well-being. It is dangerous to let rejection tendencies develop (for example by favouring early retirement to make room for younger people), or the view that the elderly are an economic drain because of their healthcare costs. On the contrary, they should become better integrated into society through either volunteer or paid activities. ‘Open’ universities should be developed and grandparents should be encouraged to help take care of their grandchildren. The elderly should be taught modern methods that could make their lives easier (computers, information technology, electronic monitoring systems, etc.), since experience has shown that they are capable of familiarising themselves with such technologies.
It is preferable that the elderly remain in their homes as long as possible, with household help and care when needed. Families with an old person at home in their care should be helped, for example by temporary hospitalisations when the children must go away or in the case of illness. The care of the elderly in their homes requires the collaboration of many medical and social fields (physicians, geriatric specialists, psychiatrists, psychologists, social workers, nurses, etc.). It is therefore necessary to organise healthcare networks, including hospital services and social workers. These networks must work under precise rules and be subject to quality control regulations and evaluation.
In conclusion: the period of autonomy and life without serious handicap can be prolonged. But this requires the following:
- • training medical and healthcare professionals in these new tasks and encouraging close cooperation between the medical and social fields;
- • helping families and, more generally, educate the public since improvement in the mental health of the elderly depends on the attitude of society;
- • developing scientific, medical, psychological and sociological research;
- • teaching those of different backgrounds (medical and social), whose activities contribute to the well-being of the elderly, to work together.
The demographic imbalance of modern society (in 2020, one third of the population will be over 60), and the ever-growing needs of the elderly, is a problem of gigantic proportions. It will not be resolved with a few cosmetic measures, but requires deep reflection and a long-term strategy.



